ПР 52.17.705-2008
Оказание первой медицинской помощи на труднодоступных станциях Росгидромета
Купить ПР 52.17.705-2008 — бумажный документ с голограммой и синими печатями. подробнее
Цена на этот документ пока неизвестна. Нажмите кнопку "Купить" и сделайте заказ, и мы пришлем вам цену.
Распространяем нормативную документацию с 1999 года. Пробиваем чеки, платим налоги, принимаем к оплате все законные формы платежей без дополнительных процентов. Наши клиенты защищены Законом. ООО "ЦНТИ Нормоконтроль"
Наши цены ниже, чем в других местах, потому что мы работаем напрямую с поставщиками документов.
Способы доставки
- Срочная курьерская доставка (1-3 дня)
- Курьерская доставка (7 дней)
- Самовывоз из московского офиса
- Почта РФ
Правила устанавливают перечень возможных патологических состояний и правила оказания первой медицинской помощи пострадавшим на труднодоступных станциях (ТДС), а также перечень лекарственных средств, организацию учета и контроля их расходования.
Документ зарегистрирован ЦМТР ГУ "НПО "Тайфун" за номером ПР 52.17.705-2008
Оглавление
1 Область применения
2 Нормативные ссылки
3 Патологические состояния, их симптомы и правила оказания медицинской помощи
3.1 Первоочередные реанимационные мероприятия
3.2 Наружный массаж сердца
3.3 Искусственная вентиляция легких
3.4 Клиническая смерть
3.5 Острые отравления
3.6 Ожоги
3.7 Отморожения
3.8 Общее охлаждение и замерзание
3.9 Электротравма
3.10 Кровотечение
3.11 Повреждение позвоночника и спинного мозга
3.12 Закрытые травмы живота
3.13 Переломы длинных трубчатых костей
3.14 Укусы змей
3.15 Утопление
4 Порядок выдачи, хранения и учета лекарственных средств
4.1 Порядок выдачи лекарственных средств
4.2 Хранение и учет лекарственных средств
5 Требования к квалификации лиц, привлекаемых к выполнению мероприятий
Приложение А (обязательное) Форма обложки журнала ежедневного расхода лекарственных средств и перевязочного материала
Приложение Б (обязательное) Форма первой страницы журнала ежедневного расхода лекарственных средств и перевязочного материала
Приложение В (обязательное) Форма обложки журнала списания лекарственных средств и перевязочного материала
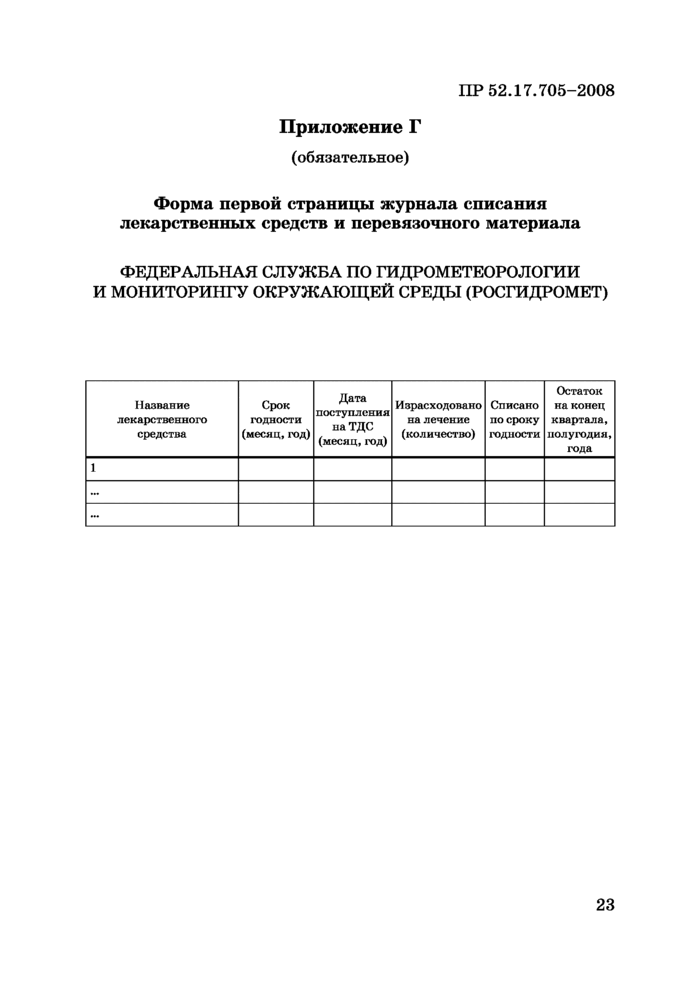
Приложение Г (обязательное) Форма первой страницы журнала списания лекарственных средств и перевязочного материала
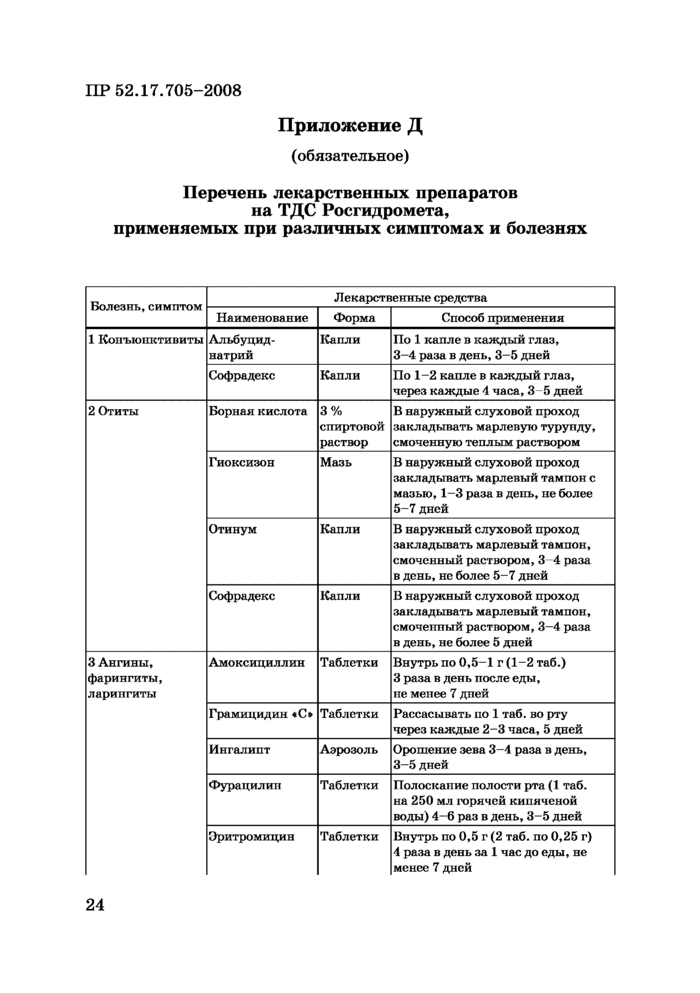
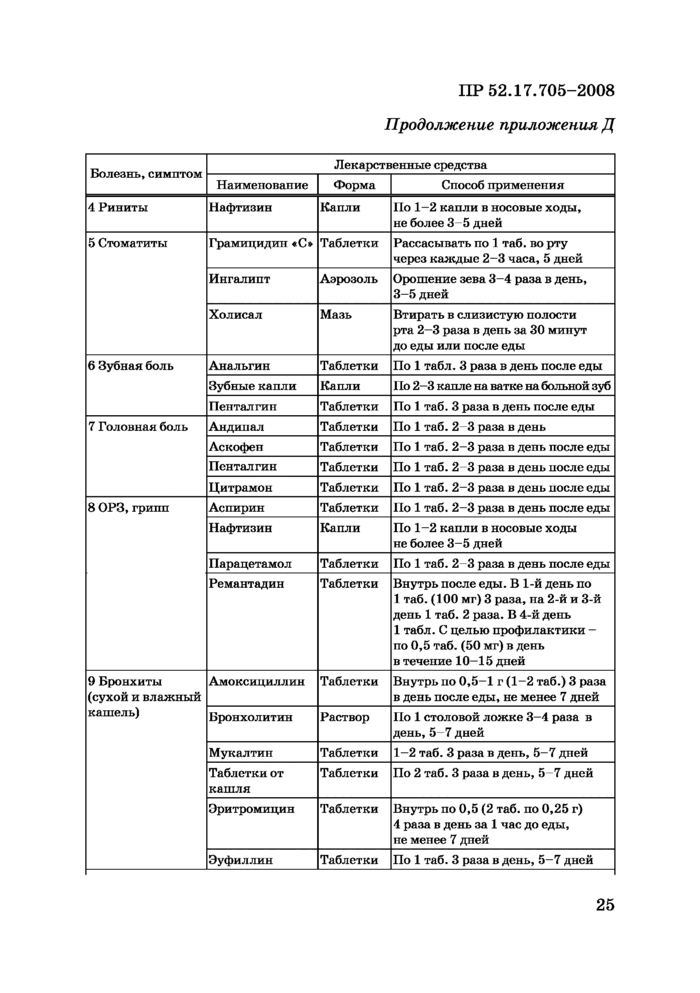
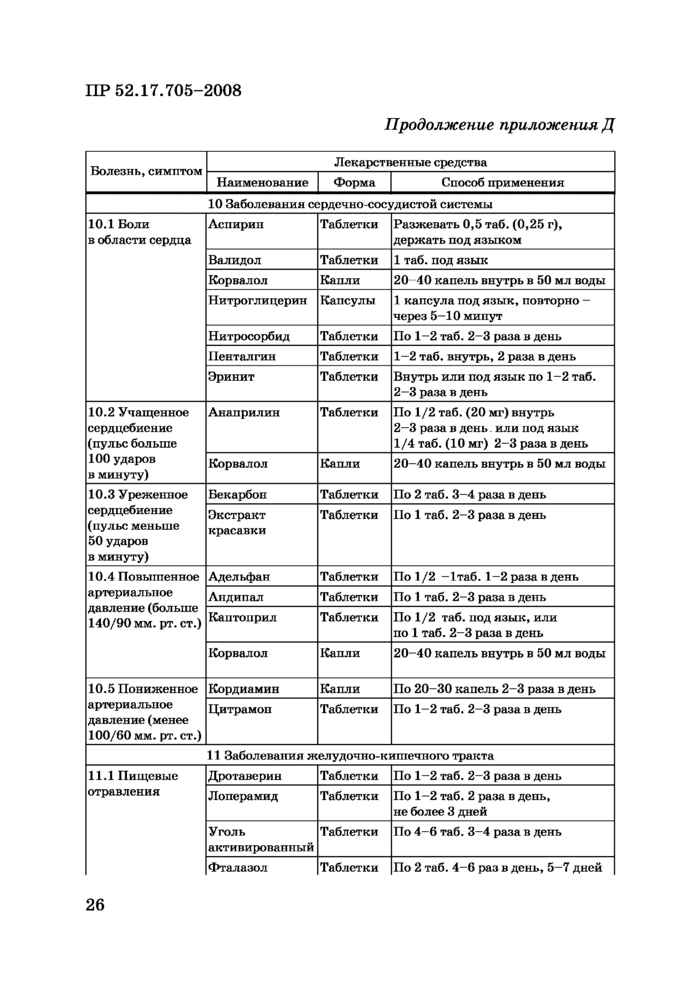
Приложение Д (обязательное) Перечень лекарственных препаратов для ТДС Росгидромета, применяемых при различных симптомах и болезнях
Приложение Е (обязательное) Перечень лекарственных средств, приборов, инструмента и перевязочного материала для ТДС в расчете на 10 человек
Приложение Ж (обязательное) Перечень приборов, инструмента, перевязочного материала и лекарственных средств для оказания "скорой помощи"
| Дата введения | 01.01.2009 |
|---|---|
| Добавлен в базу | 01.01.2021 |
| Завершение срока действия | 04.07.2014 |
| Актуализация | 01.01.2021 |
Этот документ находится в:
Организации:
| 05.09.2008 | Утвержден | Росгидромет | |
|---|---|---|---|
| Разработан | ГУ ААНИИ Арктический и антарктический научно-исследовательский институт | ||
| Издан | ААНИИ | 2008 г. | |
| Принят | Федеральная служба по надзору в сфере здравоохранения и социального развития |
Чтобы бесплатно скачать этот документ в формате PDF, поддержите наш сайт и нажмите кнопку:

стр. 1

стр. 2

стр. 3

стр. 4

стр. 5

стр. 6

стр. 7

стр. 8

стр. 9

стр. 10

стр. 11

стр. 12

стр. 13

стр. 14

стр. 15

стр. 16

стр. 17

стр. 18

стр. 19

стр. 20

стр. 21

стр. 22

стр. 23

стр. 24

стр. 25

стр. 26
стр. 27
стр. 28
стр. 29
стр. 30
МИНИСТЕРСТВО ПРИРОДНЫХ РЕСУРСОВ и экологии РОССИЙСКОЙ ФЕДЕРАЦИИ
ФЕДЕРАЛЬНАЯ СЛУЖБА ПО ГИДРОМЕТЕОРОЛОГИИ И МОНИТОРИНГУ ОКРУЖАЮЩЕЙ СРЕДЫ (РОСГИДРОМЕТ)
ПР
ПРАВИЛА 52.17.705 -
2008
Оказание первой медицинской помощи на труднодоступных станциях Росгидромета
Санкт-Петербург
ААНИИ
2008
Предисловие
1 РАЗРАБОТАНЫ Государственным учреждением «Арктический и антарктический научно-исследовательский институт» (ГУ «ААНИИ»)
2 РАЗРАБОТЧИКИ В.Н. Шеповальников (руководитель темы), Ш.Б. Тешебаев, А.Г. Лысенко, Е.Н. Лисенкова, И.М. Фирсова, А.В. Домашенко, Н.В. Шеповальников
3 СОГЛАСОВАНЫ с Федеральной службой по надзору в сфере здравоохранения и социального развития
4 УТВЕРЖДЕНЫ Руководителем РОСГИДРОМЕТА 05.09.2008
5 ЗАРЕГИСТРИРОВАНЫ ЦМТР ГУ «НПО “Тайфун”» за номером ПР 52.17.705-2008
6 ВВЕДЕНЫ ВПЕРВЫЕ
3.6.4 Пострадавшим с ограниченными ожогами I и II степени лечение может проводиться на станции. При ожогах II степени, если повреждены жизненно важные органы (глаза, рот, нос, уши, кисти рук, стопы, промежность и так далее), а также при ожогах III и 1Устепеней необходимо вызывать санитарную авиацию.
Обязательно госпитализируют в специализированные отделения (центры) пострадавших с глубокими ожогами любой площади, поверхностными ожогами 10 % поверхности тела и более; ожогами дыхательных путей; ожогами лица пламенем или паром; ожогами кистей, начиная с ожогов II степени; ожогами стоп, голеностопных суставов, промежности; ожогами вследствие электротравмы.
3.7 Отморожения
3.7.1 Отморожение - повреждение тканей, вызванное местным воздействием холода, при котором существенным фактором является длительное сужение артериол и артерий с последующим развитием тромбозов.
3.7.2 Вначале, в так называемом скрытом периоде отморожения, кожа поврежденного участка тела бледная, холодная, нечувствительная. Пострадавший обычно ощущает онемение. По мере согревания появляется сильная местная боль и в зависимости от степени отморожения выявляются различные изменения кожи:
I степень - кожа синюшная с багровым оттенком;
II степень - кожные пузыри, наполненные прозрачной жидкостью;
III степень - кожа сине-багровая, появляется отек, пузыри наполняются геморрагической (сукровичной) жидкостью, развивается омертвение кожи на всю глубину;
IV степень - омертвение кожи и подлежащих тканей вплоть до костей.
3.7.3 Оказание первой помощи включает в себя следующие мероприятия:
- согревание;
- растирание;
- обезболивание.
3.7.4 При согревании пострадавшего необходимо доставить в теплое помещение, снять обувь и перчатки; укутать обмороженные участки подручными сухими средствами.
Наряду с согреванием следует давать теплое питье.
3.7.5 Растирание снегом и согревание влажными и интенсивными средствами поражённых участков не производить! Поражённые участки тела закрывают ватно-марлевыми повязками.
3.7.6 Для обезболивания, при наличии на станции санитарного помощника или подготовленного сотрудника, необходимо ввести
2 мл 50 % раствора анальгина внутримышечно. Если это не представляется возможным, то дают внутрь 2 таблетки пенталгина.
3.7.7 Все пострадавшие, кроме пострадавших с ограниченными отморожениями I степени, госпитализируются санитарной авиацией в отделение термических поражений или хирургическое отделение.
3.8 Общее охлаждение и замерзание
3.8.1 Общее охлаждение и замерзание - процесс, возникающий под длительным воздействием холодной окружающей среды (воздуха, воды) и влекущий за собой снижение температуры тела до 35 С и ниже.
3.8.2 Общее поражение холодом по тяжести подразделяется на
3 степени.
- I степень - адинамическая. Характерны заторможенность, озноб, бледность, «гусиная кожа», замедление пульса до 60 ударов/мин и менее. Возможны местные отморожения I и II степени.
- II степень - ступорозная. Температура тела 32-31 С. Угнетение сознания до ступора. Кожа холодная, мраморный цианоз. Пульс 50 ударов/мин и менее. Снижение артериального давления. Уре-жение дыхания.
- III степень - судорожная. Температура тела 30 С и ниже. Кома. Судороги. Коллапс. Пульс менее 30 ударов/мин. Дыхание редкое, поверхностное, аритмичное. Значительные местные отморожения.
3.8.3 Оказание первой помощи. Доставить пострадавшего в помещение. Снять с него мокрую одежду. Завернуть в одеяло или изолирующую плёнку, проложив ткань между руками и туловищем. Придать пострадавшему горизонтальное положение, не позволяя ему проявлять чрезмерную активность. При сохранённом сознании давать тёплое питьё. Укутать обмороженные участки тела подручными средствами для согревания. Проводить неинтенсивный общий массаж тела.
3.8.4 Во всех случаях общего охлаждения необходим вызов санитарной авиации.
3.9 Электротравма
3.9.1 Электротравма - поражение электрическим током, влекущее за собой местный ожог без покраснения кожи, нарушение сердечных сокращений, испуг, а при тяжелых поражениях - нарушение функции мозга, сердца, дыхания вплоть до их прекращения и смерти.
3.9.2 Электрический ток оказывает общее и местное воздействие, зависящее от силы, напряжения тока, экспозиции и предшествующего состояния здоровья пострадавшего. Имеют значение метеорологические факторы, например влажность воздуха. Даже действие бытового электрического тока может оказаться смертельным.
Местно в зоне действия тока появляется своеобразный ожог без воспалительной реакции и болевых ощущений в виде «метки» или «знаков» тока. Особенности поражения зависят от места воздействия и петли прохождения тока. Спазм мускулатуры не позволяет пострадавшему оторваться от провода или иного источника поражения током. Такой же спазм дыхательной мускулатуры может вызвать смерть от остановки дыхания. Наиболее частой причиной смерти от электротравмы является остановка сердца.
3.9.3 Начальный этап помощи заключается в устранении воздействия тока. Необходимо помнить о мерах собственной безопасности! Нельзя прикасаться к пострадавшему и источнику тока рукой. Немедленно освободить пострадавшего от действия электрического тока: выключить рубильник, вывинтить предохранитель, перерубить провода топором (лопатой) с деревянной ручкой, оттащить пострадавшего, держа его за сухую одежду, предварительно обезопасив себя (стать на сухую доску или резину, воспользоваться, например, палкой, резиновыми перчатками, сухой материей или иным изолирующим предметом).
Поражение постоянным током высокого напряжения влечет за собой остановку дыхания, при этом следует провести искусственную вентиляцию легких. При остановке сердца - наружный массаж сердца в сочетании с искусственной вентиляцией легких, описанным 3.2, 3.3.
3.10 Кровотечение
3.10.1 Кровотечение - истечение крови из кровеносных сосудов при нарушении целости или проницаемости их стенки.
3.10.2 Общие признаки кровотечения: слабость, головокружение, бледность кожных покровов и синюшность слизистых оболочек, холодный пот, жажда, может быть потеря сознания. Пульс частый, слабого наполнения. Снижение артериального давления.
3.10.3 В зависимости от вида кровотечения оказание первой помощи заключается в выполнении следующих мероприятий.
3.10.3.1 При артериальном кровотечении из сосудов конечности необходимо прижать сосуд выше места повреждения, наложить кровоостанавливающий жгут на конечность выше места ранения и стерильную давящую повязку на кровоточащую рану. Под жгут подкладывают записку с указанием времени наложения жгута. Если кровопотеря большая, пострадавшего после остановки кровотечения укладывают на спину на носилки без подушки, а нижний конец носилок приподнимают. Больного укрывают одеялом, дают теплый сладкий чай.
3.10.3.2 При носовом кровотечении - поступлении крови из носовых ходов наружу или в носоглотку - необходимо выполнить следующее:
- пострадавшему следует придать положение полусидя с умеренно запрокинутой головой;
- на область носа следует наложить холод - сосуд с холодной водой или кусочки льда;
- в носовые ходы вводят тампоны, смоченные 3 % раствором перекиси водорода, или гемостатическую губку, при этом прижимают пальцем носовой ход снаружи вместе с тампоном к носовой перегородке. Вместо перекиси водорода можно использовать любые сосудосуживающие капли, например от насморка.
3.10.3.3 При желудочно-кишечном кровотечении наблюдаются общие признаки кровотечения, а также рвота «кофейной гущей» или матоизмененной кровью, дегтеобразный стул или кат с кровью.
При этом пострадавшему необходимо обеспечить:
- полный покой в положении лежа на спине;
- воздержание от приема пищи в течение 1-2 суток;
- холод на надпупочную область - пузырь со льдом;
- возможность глотать небольшие кусочки льда;
- приём внутрь раствора соленой воды, приготовленного из 2-х чайных ложек поваренной соли на 1 стакан воды.
3.10.3.4 При кровотечениях, связанных с большой кровопоте-рей, а также при всех желудочно-кишечных кровотечениях необходимо срочно вызывать санитарную авиацию.
3.11 Повреждение позвоночника и спинного мозга
3.11.1 Повреждение позвоночника и спинного мозга - перелом или сдвиг позвонков, сдавливание или разрыв спинного мозга.
3.11.2 При повреждении позвоночника и спинного мозга основными симптомами являются: боль в месте повреждения позвоночника, возникновение парезов, расстройств чувствительности и функций тазовых органов с задержкой мочеиспускания и стула.
3.11.3 При оказании первой помощи нельзя:
- переводить пострадавшего в сидячее и вертикальное положение;
- поворачивать его только за туловище или конечности.
3.11.4 Во время поворота или перекладывания пострадавшего голова и шея должны оставаться строго во фронтальной плоскости. Пострадавший должен быть уложен на носилки с помощью не менее 3-4 человек: один располагается на уровне головы и шеи, второй - на уровне туловища, третий - на уровне ног. Подложив руки под пострадавшего, поворачивают его на спину по команде («повернули»), после укладывания на спину связывают руки на груди за запястья, а ноги - в области коленных суставов и лодыжек. У головы пострадавшего устанавливают носилки (или щит), на которые на уровне поясницы кладут валик из полотенца или одежды. Приподнимают больного по команде («подняли»), обращая внимание на то, чтобы не было прогиба в области позвоночника. Четвёртый помощник продвигает носилки или щит под пострадавшего, которого опускают на них по команде («положили»).
3.11.5 При нарушении дыхания проводится искусственная вентиляция легких по методике, изложенной в 3.3. В дальнейшем осуществляют уход за пострадавшим, дают обезболивающие препараты внутрь (анальгин или пенталгин по 0,5 г 3 раза в день).
3.11.6 Пострадавший в кратчайшие сроки должен быть доставлен санитарной авиацией в специализированное медицинское учреждение.
3.12 Закрытые травмы живота
3.12.1 Закрытая травма живота - травма, которая возникает в результате непосредственного удара по передней брюшной стенке, сдавления брюшной полости, падения с высоты.
3.12.2 При закрытой травме живота отмечают боль в области травмы или в брюшной полости, признаки кровопотери, перитонита (воспаление брюшины - напряжение мышц брюшной стенки, болезненность при надавливании на живот, особенно в области пупка), явления травматического шока. Нарастание признаков кровопотери, перитонита свидетельствует о повреждении внутренних органов.
3.12.3 Оказание первой помощи: обеспечить покой в положении лежа на спине. Холод на живот. Голод. Исключить питьё, возможно только смачивание губ и языка влажным тампоном или губкой.
3.12.4 За пострадавшим в срочном порядке следует вызвать санитарную авиацию.
3.13 Переломы длинных трубчатых костей
3.13.1 Переломы длинных трубчатых костей - это травма, характеризующаяся деформацией сегментов конечностей, патологической неподвижностью и крепитацией костных отломков, укорочением длины конечности, локальной болезненностью, припухлостью, кровоизлияниями, болью при осевой нагрузке и нарушениями функции конечности, припухлостью и сглаженностью контуров сустава. При одновременном повреждении сосудисто-нервного пучка наблюдаются бледность или синюшность, похолодание конечности, отсутствие пульса на периферических артериях, двигательные и чувствительные расстройства. При открытом переломе -выстояние в рану костных отломков.
3.13.2 Оказание первой помощи. При переломах длинных трубчатых костей необходимо остановить кровотечение и провести транспортную иммобилизацию.
3.13.2.1 Остановка кровотечения при артериальном кровотечении из сосудов конечности достигается прижатием сосуда выше места повреждения, приданием возвышенного положения конечности, наложением кровоостанавливающего жгута на конечность выше места ранения (не более чем на 1 ч). Под жгут подкладывают записку с указанием времени наложения жгута. При венозном и капиллярном кровотечении выполняют тампонаду раны, наклады-
вают стерильную давящую повязку на кровоточащую рану. Если кровопотеря большая, то пострадавшего после остановки кровотечения укладывают на спину на носилки без подушки, а нижний конец носилок приподнимают. Больного укрывают одеялом, дают тёплый сладкий чай.
3.13.2.2 Транспортная иммобилизация - создание неподвижности или уменьшение подвижности повреждённых костей с помощью подручных средств или шин для конечностей - вакуумные, надувные, лестничные, шины Дитерихса. Иммобилизация должна быть проведена как можно раньше. Из движения обязательно выключаются 2 соседних сустава. При закрытых переломах до наложения шин необходимо провести лёгкое и осторожное вытяжение повреждённой конечности по оси. При открытых переломах вправление отломков не проводится, накладывается стерильная повязка и конечность фиксируется в том положении, в каком она находится.
3.13.2.3 При любых переломах осуществляется вызов санитарной авиации. При легких повреждениях (переломы костей пальцев конечностей и др.) и удовлетворительном самочувствии пострадавшего, а также учитывая его личные пожелания, в порядке исключения пострадавший может оставаться на ТДС.
3.14 Укусы змей
3.14.1 Укусы змей - особые виды отравления организма ядами различного действия вследствие повреждения кожных покровов.
3.14.2 Опасными являются укусы гадюки, щитомордника, гюрзы, эфы и кобры, морских змей и других. По механизму токсического действия яды всех видов змей подразделяются на 3 группы:
- преимущественно нейротоксические, вызывающие паралич двигательной и дыхательной мускулатуры, угнетение дыхательного и сосудодвигательного центров головного мозга (яды кобры и других змей семейства аспидов; морских змей тропических прибрежных вод);
- преимущественно геморрагического, свёртывающего кровь и местного отёчно-некротического действия (яды гадюковых - гюрзы, эфы, обыкновенной гадюки и др., а также щитомордника обыкновенного, дальневосточного, скалистого и др.);
- обладающие как нейротоксическим, так и геморрагическим, свёртывающим кровь и отёчно-некротизирующим действием (гре-
мучие змеи Центральной и Южной Америки, австралийские аспиды, некоторые виды гадюковых тропической фауны, обитающие преимущественно в Африке и на Ближнем Востоке).
3.14.3 Симптомы токсического действия яда. В первые минуты после укуса возникают слабая боль и чувство жжения, кожа краснеет, нарастает отек. Последствия зависят от вида змеи, времени года, возраста и особенно от места укуса. При укусе в голову и шею действие яда более тяжелое, чем при укусе в конечности, - выше концентрация яда в крови, который поражает нервную систему и может вызвать смерть от паралича дыхательного центра. Общие симптомы отравления: мышечная слабость, головная боль, головокружение, тошнота, рвота, повышение температуры тела, онемение и ноющая боль в месте укуса, кровотечение из слизистых оболочек, учащенное сердцебиение, обморочное состояние.
3.14.4 Первая помощь должна начинаться с энергичного отсасывания яда. С этой целью лучше всего использовать медицинскую банку или ее заменитель (тонкая рюмка, стакан), в полость которой вводят подожженный фитиль и быстро прикладывают краями к ранке. Отсасывать яд ртом можно только при отсутствии трещин губ и полости рта, а также кариозных зубов. При этом необходимо постоянно сплевывать отсасываемую жидкость, а также промывать полость рта. Отсасывание продолжают в течение 15-20 мин. Затем обрабатывают место укуса йодом, спиртом и обездвиживают конечность. Крайне важно, чтобы пораженная конечность оставалась при этом неподвижной, поскольку движения усиливают лимфоток и существенно ускоряют поступление яда в общую циркуляцию. Поэтому пострадавший не должен пытаться поймать или убить укусившую его змею, двигать укушенной конечностью, трясти её, пытаться бежать или самостоятельно добираться до медицинского учреждения. С самого начала необходимо обеспечить покой в положении лежа и неподвижность пораженной конечности. Для этого используют лангету или фиксирующую повязку. Противопоказаны прижигания места укуса, обкатывание его любыми препаратами, разрезы и другие локатьные воздействия (в том числе наложение жгута). Показано обильное питьё - крепкий чай или кофе в больших количествах. Алкоголь во всех видах строго противопоказан.
3.14.5 Медикаментозное лечение: антиаллергические препараты (диазолин по 1 таблетке 2 раза в день), препараты, поддерживаю-
щие сердечную деятельность (кордиамин по 30 капель 3 раза в день), обезболивающие средства (пенталгин по 1 таблетке 3 раза в день).
3.15 Утопление
3.15.1 Утопление - прерывание дыхательного акта при попадании жидкости в дыхательные пути, спазме гортани или остановке сердца.
3.15.2 Различают три вида утопления:
- первичное;
- асфиксическое;
- вторичное.
Кроме того, при несчастных случаях может наступить смерть в воде, не вызванная утоплением (травма, инфаркт миокарда, нарушение мозгового кровообращения и др.).
Первичное утопление встречается наиболее часто. При нем происходит попадание жидкости в дыхательные пути и легкие, когда после погружения в воду утопающий продолжает непроизвольно дышать. Вода затем поступает в кровь. Характерными являются резкая синюшность кожи и слизистых оболочек.
Асфиксическое утопление встречается реже. При нем вода практически не попадает в нижние дыхательные пути и лёгкие, так как её небольшое количество рефлекторно вызывает спазм гортани и аспирации воды не происходит, а наступает асфиксия. При этом вода в большом количестве поступает в желудок. Асфиксическое утопление возникает чаще у детей и женщин, а также при попадании пострадавшего в загрязненную, хлорированную воду. Нередко бывает при алкогольном опьянении. Синюшность при этом варианте утопления столь же выражена, как и при истинном.
Вторичное утопление развивается в результате остановки сердца вследствие попадания пострадавшего в холодную воду, рефлекторной реакции на попадание воды в дыхательные пути или полость среднего уха при поврежденной барабанной перепонке. Для вторичного утопления характерен выраженный спазм периферических сосудов. Кожа резко бледная.
3.15.3 Общие признаки: состояние извлеченных из воды пострадавших во многом определяется длительностью пребывания под водой и видом утопления, наличием психической травмы и охлаждения. В легких случаях сознание может быть сохранено, но
больные возбуждены, отмечаются дрожь, частая рвота. При относительно длительном первичном или асфиксическом утоплении сознание спутано или отсутствует, наблюдается резкое двигательное возбуждение, судороги. Кожные покровы цианотичны. Для вторичного утопления характерна резкая бледность кожных покровов. Зрачки, как правило, расширены. Дыхание клокочущее, учащенное или при длительном пребывании под водой редкое с участием вспомогательных мышц. При утоплении в морской воде быстро нарастает отек легких. Отмечается выраженное учащенное сердцебиение. При длительном вторичном утоплении пострадавший может быть извлечен из воды без признаков дыхания и сердечной деятельности.
3.15.4 Оказание первой помощи. Пострадавшего извлекают из воды. При потере сознания искусственную вентиляцию легких методом «изо рта в нос» желательно начинать на воде, однако выполнить эти приемы может только хорошо подготовленный, физически сильный спасатель. Искусственную вентиляцию легких проводят следующим образом: спасатель проводит правую руку под правой рукой пострадавшего, находясь за его спиной и сбоку. Правой ладонью спасатель закрывает рот пострадавшего, одновременно подтягивая вверх и вперед его подбородок. Вдувание воздуха производит в носовые ходы утонувшего.
При извлечении пострадавшего на катер, спасательную лодку или берег необходимо продолжить искусственную вентиляцию легких. При отсутствии пульса на сонных артериях следует немедленно начать наружный массаж сердца (подраздел 3.2). Ошибочными являются попытки удалить «всю» воду из легких.
При первичном утоплении больного быстро укладывают животом на бедро согнутой ноги спасателя и резкими толчкообразными движениями сжимают боковые поверхности грудной клетки (в течение 10-15 с), после чего вновь поворачивают его на спину. Полость рта очищают пальцем, обернутым платком или марлей. Если наступил тризм (сжатие) жевательных мышц, следует надавить пальцами на область углов нижней челюсти. При проведении искусственной вентиляции легких методами «изо рта в рот» или «изо рта в нос» необходимо неукоснительно соблюдать одно условие: голова больного должна быть в положении максимального затылочного разгибания. Оказывающий помощь, находясь сбоку от пострадавшего, одной рукой удерживает его голову в разогнутом по-
Содержание
1 Область применения......................................................... 1
2 Нормативные ссылки ....................................................... 1
3 Патологические состояния, их симптомы
и правила оказания медицинской помощи ........................... 1
3.1 Первоочередные реанимационные мероприятия............... 1
3.2 Наружный массаж сердца............................................. 2
3.3 Искусственная вентиляция легких................................ 3
3.4 Клиническая смерть.................................................... 4
3.5 Острые отравления ..................................................... 5
3.6 Ожоги....................................................................... 6
3.7 Отморожения............................................................. 7
3.8 Общее охлаждение и замерзание.................................... 8
3.9 Электротравма........................................................... 9
3.10 Кровотечение ..........................................................10
3.11 Повреждение позвоночника и спинного мозга...............11
3.12 Закрытые травмы живота..........................................12
3.13 Переломы длинных трубчатых костей.........................12
3.14 Укусы змей.............................................................13
3.15 Утопление..............................................................15
4 Порядок выдачи, хранения и учета лекарственных средств .... 17
4.1 Порядок выдачи лекарственных средств........................17
4.2 Хранение и учет лекарственных средств........................18
5 Требования к квалификации лиц, привлекаемых
к выполнению мероприятий..............................................19
Приложение А (обязательное) Форма обложки журнала
ежедневного расхода лекарственных средств
и перевязочного материала..............................20
Приложение Б (обязательное) Форма первой страницы журнала ежедневного расхода лекарственных средств
и перевязочного материала..............................21
Приложение В (обязательное) Форма обложки журнала
списания лекарственных средств и перевязочного
материата ....................................................22
Приложение Г (обязательное) Форма первой страницы журната списания лекарственных средств и перевязочного материача ....................................................23
ложении, надавливая ладонью на лоб, а другой рукой слегка приоткрывает рот за подбородок. При этом не следует выводить вперед нижнюю челюсть, так как при правильном положении головы больного корень языка и надгортанник смещаются кпереди и открывают доступ воздуха в гортань. Спасатель делает глубокий вдох и, прижавшись своими губами ко рту больного, делает резкий выдох. При этом следует большим и указательным пальцами руки, положенной на лоб, сжимать крылья носа для предотвращения выхода воздуха через носовые ходы. Если открыть рот больного не удается или полость рта не освобождена от содержимого, вдувать воздух можно через нос пострадавшего, закрыв его рот ладонью. Ритм искусственного дыхания 12-16 вдуваний воздуха в минуту.
После доставки больного в помещение реанимационные мероприятия необходимо продолжить. Одной из наиболее частых ошибок является преждевременное прекращение искусственной вентиляции легких. Наличие у пострадавшего дыхательных движений, как правило, не свидетельствует о восстановлении полноценной вентиляции легких, поэтому если у больного отсутствует сознание необходимо продолжать искусственную вентиляцию легких. Искусственная вентиляция легких необходима также в том случае, если у пострадавшего имеются нарушения ритма дыхания или учащение дыхания более 40 раз в минуту. При сохраненном дыхании следует провести ингаляцию парами нашатырного спирта (10 % раствор аммиака). При ознобе необходимо тщательно растереть кожные покровы, обернуть пострадавшего теплыми сухими одеялами. Применение грелок противопоказано, если сознание отсутствует или нарушено.
3.15.5 При любом состоянии пострадавшего во время или после проведения реанимационных мероприятий вызывается санитарная авиация.
4 Порядок выдачи, хранения и учета лекарственных средств
4.1 Порядок выдачи лекарственных средств
4.1.1 Лекарственные средства выделяются на ТДС по количеству личного состава на отдельной станции сроком на 1 год. Началь-
Приложение Д (обязательное) Перечень лекарственных препаратов для ТДС, применяемых
при различных симптомах и болезнях.............. 24
Приложение Е (обязательное) Перечень лекарственных
средств, приборов, инструмента и перевязочного
материала для ТДС в расчете на 10 человек....... 30
Приложение Ж (обязательное) Перечень приборов,
инструмента, перевязочного материала и лекарственных средств для оказания «скорой помощи» ......................................... 34
ПРАВИЛА
Оказание первой медицинской помощи на труднодоступных станциях Росгидромета
Дата введения 2009-01-01
1 Область применения
Настоящие правила устанавливают перечень возможных патологических состояний и правила оказания первой медицинской помощи пострадавшим на труднодоступных станциях (ТДС), а также перечень лекарственных средств, организацию учета и контроля их расходования.
2 Нормативные ссылки
В настоящих правилах использована ссылка на стандарт: ГОСТ 12.0.004-90 «Система стандартизации безопасности труда. Организация обучения безопасности труда. Общие положения».
3 Патологические состояния, их симптомы и правила оказания медицинской помощи
3.1 Первоочередные реанимационные мероприятия
3.1.1 К числу первоочередных реанимационных мероприятий относят наружный массаж сердца и искусственную вентиляцию легких. Их проводят во всех случаях, когда пострадавший находится в пограничном состоянии между жизнью и смертью. Причины такого состояния могут быть разными, но их следствием является клиническая смерть.
3.1.2 Искусственная вентиляция легких является наряду с наружным массажем сердца экстренным реанимационным мероприятием. Вместе они составляют комплекс так называемой сердечно-лёгочной реанимации.
3.2 Наружный массаж сердца
3.2.1 Наружный массаж сердца - сжатие сердца и выталкивание крови из его полостей путем наружного сдавливания.
3.2.2 Методика проведения: больной должен быть уложен на твердую поверхность. Нижним конечностям необходимо придать возвышенное положение. Оказывающий помощь располагается слева от больного, накладывает ладонь левой руки на нижнюю треть грудины, примерно на 2-3 см выше мечевидного отростка, перпендикулярно продольной оси тела. На тыльную поверхность левой кисти перпендикулярно ей накладывает проксимальную часть правой ладони таким образом, чтобы кисть была упруго разогнута в лучезапястном суставе, а пальцы не касались левой кисти и грудной клетки. Правой рукой ритмично, с частотой примерно 60-80 раз в минуту, надавливают на кисть левой руки, а через неё на грудину выше мечевидного отростка. При этом кровь выжимается, выталкивается из сердца. Толчок-сдавливание следует производить быстро, употребляя усилия плечевого пояса и вес тела, чтобы грудина смещалась по направлению к позвоночнику на 3-4 см, иначе не произойдет достаточного сдавливания и опорожнения полостей сердца. После должного прогибания передней грудной стенки в месте массажа давление прекращают, позволяя грудной клетке расправиться, затем цикл повторяют.
3.2.3 Наружный массаж сердца проводят под непрерывным контролем пульса на сонных артериях (проверять пульс каждые 2 мин, если пульс отсутствует - массаж продолжать), ширины зрачков, состояния самостоятельного дыхания. Экстренную искусственную вентиляцию легких обязательно сочетают с массажем сердца, если самостоятельное дыхание отсутствует или явно неадекватно. При этом рекомендуемая частота нагнетания воздуха (искусственный вдох) составляет 12 раз в 1 мин, т.е. одно вдувание после 5 надавливаний на грудную клетку, которые на время вдоха прекращают. Эффективность наружного массажа сердца определяют по сужению ранее расширенных зрачков, появлению пульсовой
волны в сонных артериях, а затем по восстановлению самостоятельного ритма сердца, артериального давления и дыхания.
3.2.4 Возможные ошибки и осложнения. При недостаточном давлении на грудину наружный массаж сердца неэффективен. При чрезмерном давлении возникают переломы ребер и грудины с возможной одновременной травмой плевры, перикарда, легких, разрывы печени, переполненного воздухом или жидкостью желудка.
3.3 Искусственная вентиляция легких
3.3.1 Искусственная вентиляция легких - временное замещение функции самостоятельного дыхания при его внезапном прекращении.
3.3.2 Наиболее простым и эффективным способом искусственной вентиляции легких без использования аппаратов является введение воздуха в легкие пострадавшего, выдыхаемого лицом, оказывающим помощь.
Для эффективной искусственной вентиляции легких необходимо обеспечить:
а) проходимость верхних дыхательных путей больного;
б) герметизацию в системе легкие здорового - легкие больного;
в) поступление достаточного объема воздуха в легкие больного.
3.3.3 В экстренных ситуациях чаще используется искусственная вентиляция легких методами:
а) «изо рта в рот»;
б) «изо рта в нос».
Эти методы можно применить практически в любой обстановке.
3.3.4 При искусственной вентиляции легких «изо рта в рот» голову пострадавшего максимально запрокидывают, при этом корень языка и надгортанник смещаются кпереди и открывают свободный доступ воздуха в гортань. Далее необходимо открыть пострадавшему рот и пальцем или куском ткани освободить его от содержимого. Оказывающий помощь становится сбоку от больного, одной рукой сжимает крылья носа, другой слегка приоткрывает рот, оттягивая подбородок. После глубокого вдоха прижимается своими губами ко рту больного и делает резкий энергичный выдох (объемом 0,8-1,2 л), затем отводит свою голову в сторону. Желательно, чтобы оказывающий помощь изолировал свой рот марле-
вой салфеткой или прокладкой из бинта, но не плотной тканью или специальной ротоносовой маской.
3.3.5 При искусственной вентиляции легких «изо рта в нос» вдувание делают в носовые ходы больного, при этом его рот закрывают ладонью или прижимают нижнюю губу к верхней большим пальцем.
При эффективной искусственной вентиляции легких грудная клетка больного заметно расширяется во время вдувания воздуха и спадается во время выдоха.
При сочетании с наружным массажем сердца искусственную вентиляцию легких следует проводить с частотой 12-15 вдуваний воздуха в минуту - один энергичный выдох на 4-5 нажатий руками на грудину. В момент искусственного вдоха массаж прерывается (не более чем на 3 с). При сохраненной сердечной деятельности частота искусственной вентиляции легких может достигать 20-25 вдуваний воздуха в минуту.
3.4 Клиническая смерть
3.4.1 Клиническая смерть - состояние, характеризующееся потерей сознания, отсутствием дыхания, отсутствием пульса на сонных артериях. Дополнительным признаком клинической смерти является расширение зрачка, которое не всегда быстро проявляется.
Фактор времени имеет решающее значение в достижении положительного результата при проведении сердечно-лёгочной реанимации по методикам, описанным в 3.2 и 3.3. В течение первых 3-5 мин клинической смерти возможно оживление организма с восстановлением функции головного мозга.
3.4.2 Методика оказание первой помощи. От момента остановки сердца до начала сердечно-лёгочной реанимации должно пройти не более 2 мин. Необходимо уложить больного с приподнятыми ногами на твердую поверхность. Обеспечить проходимость дыхательных путей (удалить из полости рта слизь, рвотные массы, кровь, зубные протезы, возможные инородные тела, запрокинуть голову, выдвинуть нижнюю челюсть вперед). Нанести удар кулаком в область грудины. Начать наружный массаж сердца одновременно с искусственной вентиляцией легких по методикам, описанным в подразделах 3.2, 3.3.
3.4.3 При явлениях клинической смерти следует немедленный вызов санитарной авиации.
3.5 Острые отравления
3.5.1 Отравления - заболевания химической этиологии, развивающиеся при попадании в организм человека химических веществ в токсической дозе, способной вызвать нарушения жизненно важных функций и создать опасность для жизни.
3.5.2 Поступление токсического вещества в организм возможно:
- через рот;
- через дыхательные пути;
- через незащищённые кожные покровы:
- через слизистые оболочки.
3.5.3 При оказании помощи пострадавшим необходимо осуществлять четыре принципа:
- прерывание контакта с ядовитой средой;
- введение антидотных препаратов (при их наличии);
- удаление яда;
- симптоматическая терапия.
3.5.4 При попадании яда через рот следует немедленно опорожнить желудок для удаления яда и предотвращения дальнейшего его всасывания.
Для этого пострадавшему следует выпить 1 л воды и вызвать рвоту надавливанием на корень языка. Процедуру повторяют до момента получения чистых вод. После этого необходимо ввести в желудок один из 4 энтеросорбентов:
а) активированный уголь - от 40 до 60 таблеток в виде «водяной кашицы»;
б) полифепан - 2 столовые ложки с водой;
в) взбитый яичный белок - 3 яичных белка на 1 л воды;
г) яичное молоко - 4 сырых яйца, взбитых в 0,5 л молока.
3.5.5 При поступлении токсического вещества в организм через дыхательные пути (в том числе при отравлении угарным газом) следует немедленно прервать контакт пострадавшего с ядовитой средой. При этом первоочередным действием является вынос пострадавшего из ядовитой среды на свежий воздух. Следует помнить о защите оказывающих помощь посредством противогаза или респиратора.
3.5.6 При отравлении через незащищённые кожные покровы и слизистые оболочки следует удалить токсическое вещество и прервать его действие. Для этого обильно обмывают кожу и слизистые оболочки проточной водой не менее 15 мин.
Для соблюдения собственной безопасности необходимо надеть резиновые перчатки!
3.5.7 В случае нахождения пострадавшего в бессознательном состоянии, а также при суицидных отравлениях санитарную авиацию вызывают в любом случае, даже при благополучном течении восстановительного периода после применения указанных выше мероприятий.
3.6 Ожоги
3.6.1 Ожоги - поражение тканей от воздействия высокой температуры, электрического тока, химических веществ.
3.6.2 В острейшем периоде главным симптомом является боль. Именно боль способствует развитию ожогового шока, который, по существу, является рефлекторно-болевым.
По глубине поражения выделяют 4 степени:
I степень - покраснение и отек кожи;
II степень - на фоне покраснения и отека кожи образование пузырей, наполненных жидкостью;
III степень - омертвение кожи;
IV степень - омертвление кожи, подкожной клетчатки, мышц, костей.
3.6.3 Оказание первой помощи. Необходимо как можно быстрее прервать повреждающие воздействия:
а) если на пострадавшем горит одежда, то ее следует сбросить либо погасить пламя, плотно накрыв обожженного одеялом. Одежду не снимают, а разрезают и сбрасывают;
б) для быстрого охлаждения кожи и ограничения ожога целесообразно обливать пораженную область холодной водой не менее 15 мин;
в) при химических ожогах сбрасывают одежду, загрязнённую химическим веществом. Для собственной безопасности необходимо надеть резиновые перчатки! Пораженную поверхность обмывают большим количеством воды в течение 10-30 мин, а затем воздействуют нейтрализующими растворами:
- при ожогах кислотами - раствором гидрокарбоната натрия;
- при ожогах щелочами - слабым раствором уксусной или лимонной кислоты;
г) на ожоговые раны накладывают сухие стерильные повязки;
д) для обезболивания следует дать внутрь потерпевшему 2 таблетки пенталгина.