МР 712-2/6-121
Диспансеризация детей, проживающих в сельской местности
Купить МР 712-2/6-121 — бумажный документ с голограммой и синими печатями. подробнее
Цена на этот документ пока неизвестна. Нажмите кнопку "Купить" и сделайте заказ, и мы пришлем вам цену.
Распространяем нормативную документацию с 1999 года. Пробиваем чеки, платим налоги, принимаем к оплате все законные формы платежей без дополнительных процентов. Наши клиенты защищены Законом. ООО "ЦНТИ Нормоконтроль"
Наши цены ниже, чем в других местах, потому что мы работаем напрямую с поставщиками документов.
Способы доставки
- Срочная курьерская доставка (1-3 дня)
- Курьерская доставка (7 дней)
- Самовывоз из московского офиса
- Почта РФ
В методических рекомендациях приведены сведения об основных этапах диспансеризации детей новорожденных (в т.ч. недоношенных), раннего, дошкольного, школьного возрастов, проживающих в сельской местности. Дана оценка уровня возрастного, нервно-психического, полового развития. Приведены центильные величины морфофункциональных показателей здоровья детей от периода новорожденности до 17 лет
Оглавление
Оценка уровня возрастного, нервно-психического, полового развития и морфофункциональных показателей здоровья
Оценка уровня возрастного развития (по "зубному возрасту")
Средний возраст развития вторичных половых признаков
Приложение 1. Указания по отнесению новорожденных к группам здоровья
Приложение 2. Примерная схема диспансерного наблюдения детей
Приложение 3. Центральные величины длины тела (см) сельских мальчиков (от новорожденности до 17 лет)
| Дата введения | 01.01.2021 |
|---|---|
| Добавлен в базу | 01.02.2020 |
| Актуализация | 01.01.2021 |
Этот документ находится в:
Организации:
| 13.01.1989 | Утвержден | Главное управление лечпрофпомощи детям и матерям Министерства здравоохранения СССР | 712-2/6-121 |
|---|---|---|---|
| Разработан | БелНИИ охраны материнства и детства |
Чтобы бесплатно скачать этот документ в формате PDF, поддержите наш сайт и нажмите кнопку:

стр. 1

стр. 2

стр. 3

стр. 4

стр. 5

стр. 6

стр. 7

стр. 8

стр. 9

стр. 10

стр. 11

стр. 12

стр. 13

стр. 14

стр. 15

стр. 16

стр. 17

стр. 18

стр. 19

стр. 20

стр. 21

стр. 22

стр. 23
стр. 24

стр. 25

стр. 26

стр. 27

стр. 28

стр. 29
стр. 30
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ СССР ГЛАВНОЕ УПРАВЛЕНИЕ ЛЕЧПРОФПОМОЩИ ДЕТЯМ И МАТЕРЯМ
ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ, ПРОЖИВАЮЩИХ В СЕЛЬСКОЙ МЕСТНОСТИ
методические рекомендации)
Москва — 1989
Методические рекомендации подготовлены доцентом, канд. мед. наук А.К. Устиновичем, ст.науч. .сотр., докт.мед.наук Г.И. Веренич, ст.науч.сотр., канд.мед.наук Т.И. Корниловой, ст. науч. сотр., канд.мед.наук И.К. Кузьменковой, мл.науч.сотр. Т.И. Кот ( Бел НИИ охраны материнства и детства, директор-
доцент А.К. УСТИНОВИЧ)
В предлагаемых методических рекомендациях приведены сведения об основных этапах диспансеризации детей новорожденных ( в т.ч. недоношенных), раннего, дошкольного, школьного возрастов, проживающих в сельской местности. Дана оценка уровня возрастного, нервно-психического, полового развития. Приведены центильные величины морфофункциональных показателей здоровья детей от периода новорожденности до 17 лет.
Местным органам здравоохранения разрешается размножить данные методические рекомендации в необходимом количестве экземпляров.
леваний; функциональное состояние органов и систем; резистентность и реактивность организма; уровень и гармоничность физического и нервно-психического развития.
Первая группа - здоровые дети с нормальным уровнем функций. Вторая группа - здоровые дети, но имеющие функциональные и некоторые морфологические отклонения, а также сниженную сопротивляемость к острым и хроническим заболеваниям. Третья группа - дети, больные хроническими заболеваниями в состоянии компенсации с сохранёнными функциональными возможностями организма. Четвертая группа - дети, больные хроническими заболеваниями в состоянии субкомпенсации, со сниженными функциональными возможностями. Пятая группа - дети, больные тяжелыми хроническими заболеваниями с тяжелыми врожденными пороками развития в состоянии декомпенсации, т.е. угрожаемые по инвалидности и инвалиды.
Многолетний опыт белорусских исследователей по комплексному изучению здоровья сельских школьников,показавший, что уже среди первоклассников значителен процент детей с нарушением осанки, сниженной остротой зрения, болезнями зубов, высокими цифрами артериального давления, позволил выдвинуть научно-обоснованные предложения о переносе сроков диспансеризации дошкольников на более ранний возраст, о необходимости измерения АД всем детям с 5-ти летнего возраста, как посещающим детские дошкольные учреждения, так -и воспитывающимся дома. Установление на основании значительных отклонений со стороны ряда систем организма (сердечнососудистой, костно-мышечной, нервной и органов чувств, максимальных цифр заболеваемости) возрастных групп риска — II—13 лет у девочек, 13-15 лет у мальчиков и 7 лет у детей обоего пола - свидетельствует о необходимости проведения углубленных осмотров школьников дополнительно и в УП классе. Отмеченное ускорение полового созревания школьников села дает основание для введения дополнительного осмотра девушек гинекологом и после У1 класса ( в дополнение к приказу М3 СССР № 770 " 0 проведении всеобщей диспансеризации населения", М, 1986").
В летнее время в сельских участковых больницах рекомендуется организация сезонных санаторией для оздоровления детей, подлежащих диспансерному наблюдению ( с хроническими заболеваниями, ослабленных, часто болеющих). Кроме медицинских работников участковой больницы для обслуживания детей, организации их досуга при-
влекаются педагоги-воспитатели, пионервожатые, направляемые FK ЛКСМ, музыкальные работники, методисты детских спортивных школ и т.Д. Перед поступлением на лечение дети обследуются и осматриваются педиатром, узкими специалистами, составляется план их оздоровления. Широко используются природные факторы: длительное пребывание на свежем воздухе ( игры, прогулки ), закаливание, утренняя гимнастика, ЛФК, массаж, физиолечение, витамины, кислородный коктейль и др. В организации рационального питания шире должны использоваться материальные средства местных колхозов, совхозов и практиковаться кооперирование их. Привлечение этих средств позволяет значительно улучшить питание, разнообразить его за счет дополнительного включения ягод, фруктов и разнообразных молочных продуктов.
Плановое оздоровление диспансерных групп детей должно осуществляться и в детских больницах, где проходят лечение дети с хроническими неспецифическими заболеваниями органов дыхания, почек и мочевыводящих путей, органов пищеварения, заболеваниями сердечно-сосудистой системы, хроническими заболеваниями ЛОР-орга-нов, физически ослабленные и часто болеющие. В целях организации в лечебных учреждениях дополнительного питания таким детям рекомендуется практиковать на договорных началах за счет средств больных и их родственников индивидуальное назначение его по медицинским показаниям.
Весьма эффективным в снижении заболеваемости дошкольников явилась организация специальных дошкольных учреждений санаторного типа для ослабленных и часто болеющих детей. Для оздоровления матерей с детьми должны использоваться санатории-профилактории промышленных и сельскохозяйственных предприятий. В пионерских лагерях организуются санаторные смены. Необходимо практиковать круглогодичную работу санаторных пионерских лагерей. Круглогодично должны работать лесные школы, детские санатории.
Большую роль в профилактической работе по детству на селе при выявлении заболевших оказывают санактивы. Чаще всего это работники аптек, почтальоны, бригадиры, ученики старших классов. Фельдшера ФАПов проводят с санактивистами занятия по заранее разработанной программе, в которую включают ознакомление с первыми признаками заболеваний, правилами ухода за ребенком, вопро-
сами гигиенического воспитания, а также решение различных ситуационных задач. Особый акцент делается на детей из групп риска -недоношенных, с гипотрО({ией, часто болеющих; эти дети чаще посещаются как медицинскими работниками ФАПов, так и санактивистами. Медицинские работники тесно связаны с сельскими Советами народных депутатов. Все семьи риска (матери-одиночки, родители, злоупотребляющие алкоголем) находятся на учете в сельском Совете. Детей в этих семьях, как правило, посещает работник сельсовета, депутат, медицинские работники.
Оценка уровня возрастного, нервно-психического, полового развития и морфофункциональных показателей здоровья.
Уровень возрастного развития детей 5-7 лет определяется по соответствию "зубному возрасту", по количеству прорезавшихся постоянных зубов.
Оценка уровня возрастного развития ( по "зубному возрасту")
|
Зозраст в!Пол! Замедленное{Развитие соот- !Ускоренное развитие годах ! J развитие !веТствует воз- ! _1 !_!_расту_!_ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Контроль за нервно-психическим развитием детей раннего возраста проводится в следующие сроки: I год жизни - I раз в месяц,
2 год жизни - I раз в квартал, 3 год жизни - 2 раза в год.
Нервно-психическое развитие выявляется созданием специальной ситуации, для чего в кабинете врача должны быть игрушки, помогаю-
щие определить параметры развития на каждом возрастном этапе.
На первом году жизни оценивается уровень нервно-психического развития врачом. На 2 и 3 году жизни в оценке уровня нервно-психического развития наряду с врачом принимают участие медицинская участковая сестра, медсестра кабинета здорового ребенка при участии родителей, воспитателей дошкольных учреждений.
Оценка нервно-психического развития ребенка осуществляется по трем параметрам: "Возрасту соответствует", "отстает" или "опережает возраст".
За норму развития ребенка на первом году жизни принимают овладение умениями в пределах + 15 дней от паспортного возраста. Ранним или ускоренным развитием считается, если ребенок овладел умениями в более ранние возрастные сроки (£ 15 дней). Замедленное развитие - овладение умениями в более поздние возрастные сроки (± 15 дней). На втором году жизни за нормальное развитие принимается формирование умений в пределах квартала. На третьем году жизни за нормальное развитие принимается формирование умений в пределах полугодия.
Для оценки нервно-психического развития детей от 3 до 7 лет следует пользоваться данными наблюдений за поведением ребенка во время различных режимных моментов, при проведении углубленных обследований, а также характеристикой педагога, если ребенок посещает дошкольное учреждение.
Ведущими показателями являются:
1) моторное развитие и зрительная координация (равновесие в ходьбе, статическое равновесие, прыжок и т.д.);
2) развитие речи (звуковая культура речи, грамматически правильная речь, чтение стихов и рассказывание и т.д.);
3) познавательная деятельность: количество и счет, величина, ориентировка в пространстве, ориентировка во времени, знание и ощущение цвета, конструирование, воспроизведение, формирование обобщений;
4) социально-культурное развитие: культурно-гигиенические навыки, самостоятельность и трудолюбие, игровая деятельность, взаимоотношения с окружающими.
Оценка полового развития производится по наличию и степени
выраженности вторичных половых признаков: у мальчиков - по стадии развития волосянного покрова на лобке ( Р ) и в подмышечной области ( Ах ), у девочек кроме этих двух признаков определяется еще и стадия развития грудных желез ( Ма ) и время наступления первой менструации - менархе ( Me ).
Средний возраст развития вторичных половых признаков
Признаки, ! Средний возраст развития
стадии !-
_? девочки_! мальчики
|
Maj |
II |
лет |
11,4 мес | |||
|
Ма2 |
14 |
лет |
2,2 мес | |||
|
Маз |
15 |
лет |
6,6 мес | |||
|
Me |
13 |
лет |
11,3 мес | |||
|
Pi |
12 |
лет |
7,3 мес |
13 |
лет |
8,1 мес |
|
Р2 |
13 |
лет |
10,2 мес |
15 |
лет |
1,9 мес |
|
рз |
15 |
лет |
6,6 мес |
15 |
лет |
II мес |
|
Axj |
13 |
лет |
8 мес |
15 |
лет |
4,1 мес |
|
Ахо |
15 |
лет |
1,2 мес |
15 |
лет |
9,6 мес |
|
Ах3 |
15 |
лет |
9,1 мес |
16 |
лет |
5 мес |
Для правильной оценки морфофункциональных показателей здоровья необходимы нормативные данные, разрабатываемые на материалах обследования больших контингентов детей.
При индивидуальной оценке отдельных показателей в последнее время получил распространение центияьный метод. Этот метод имеет большое значение при оценке показателей одного и того же ребенка на разных этапах развития, поэтому он и рекомендован при проведении диспансеризации.
Центили наиболее строго и объективно отражают распределение признаков здоровья детей.
Центильный метод основан на процентном распределении частоты встречаемости величин данного признака. Центильная шкала представлена цифрами, отражающими значение признака, ниже которых он может встретиться только у 3, 10, 25, 75, 90 и 97% детей
данной возрастно-половой группы. Пространства между цифрами отражают диапазоны величин признака, которые свойственны 3% детей группы ( области до 3 центиля или 97 центиля), или 7% детей группы ( области от 3 до 10 и от 90 до 97 центиля), или 15% ( области от 10 до 25 и от 75 до 90 центиля), иди 50% всех здоровых детей возрастно-половой группы ( области от 25 до 75 центиля).
Область до 3 центиля - это область "очень низких” величин; они встречаются у здоровых детей не чаще 3%. Ребенок с такой величиной признака должен пройти специальную консультацию и, по показаниям, обследование.
Величины, расположенные от 3 до 10 центиля - это "низкие” величины, встречающиеся у 7% здоровых детей. Такой ребенок нуждается в консультировании и обследовании, если имеются другие отклонения в состоянии здоровья или развития; такие дети нуждаются в диспансерном наблюдении.
Величины, находящиеся в пределах от 10 до 25 центиля, являются "нижесредними”, характерными для 15% здоровых детей данного возраста и пола.
Величины от 25-го до 75-го центиля - это "средние величины", свойственные 50% здоровых детей; они наиболее характерны для данной возрастно-половой группы.
Область от 75 до 90 центиля - это область "выше средних величин", свойственных для 15% здоровых детей.
Величины от 90 до 97 центиля - эти величины считаются "высокими", свойственными 7% здоровых детей. Врачебное заключение зависит от значимости признака и состояния других систем. Дети с такими признаками относятся к диспансерной группе.
Вше 97 центиля располагаются "очень высокие" величины, характерные не более чем для 3% здоровых детей. Требуется консультация и обследование, т.к. возможность патологических изменений очень вероятна.
Практическое использование центильных таблиц технически Просто и удобно. Они дают возможность быстро и точно, без дополнительных вычислений определить темп физического развития и уже в раннем возрасте наметить прогноз его и формирование
состояния здоровья ребенка в целом. Центили для ряда морфофункциональных показателей здоровья детей и подростков сельской местности впервые разработаны в Белоруссии для всего периода от новорожденности до 17 лет (приложение 3).
Аналогичные оценочные таблицы должны быть разработаны для каждого климато-географического региона страны. Они являются необходимым подспорьем в проведении диспансеризации детей сельской местности.
Схемы диспансерного наблюдения детей больных и с факторами риска приведены в приложении № 9 приказа Министерства здравоохранения СССР от 30 мая 1986 г. № 770 ”0 проведении всеобщей диспансеризации населения”, М, 1986.
Материалами для разработки методических рекомендаций послужили: приказ № 770 ”0 порядке проведения всеобщей диспансеризации населения ( М3 СССР, 1986 ), приказ № 440 " 0 дополнительных мерах по совершенствованию медицинской помощи новорожденным детям ( М3 СССР, 1983 ), приказ № 219 " 0 мерах по совершенствованию медицинской помощи детям, юношам допризывного и призывного возраста” ( М3 БССР, 1986 ) и данные научных исследований, проведенные в Белорусском НИИ охраны материнства и детства по оказанию специализированной медицинской помощи новорожденным ( в том числе недоношенным детям, их выхаживанию и вскармливанию, лечению патологических состояний), по реабилитации диспансерных групп детей, проживающих в сельской местности, по комплексному изучению здоровья дошкольников и школьников.
По возрастным группам риска, половому созреванию, центилям показателей здоровья сельских детей школьного возраста Белоруссии использованы данные Г.И. Веренич, по центилям детей раннего возраста - И.К. Кузьменковой, детей дошкольного возраста - Т.И. Кот.
|
УКАЗАНИЯ ПО (ЖСШ) НОЗОРОЗДЕННЬХ К ГРУППАМ ЗДОРОЗЬЯ * | ||||||||||||||||||||
| ||||||||||||||||||||
|
к Р.К. Игнатьева, Н.И. Кадеркаева: Социально-гигиеническая оценка состояния здоровья новорожденных в перинатальном периоде /ВНИИ социальной гигиены и организации здравоохранения им. Н.А. Семашко Минздрава СССР, М./ - Советское здравоохранение » 12, 1966, с.35-36 | ||||||||||||||||||||
(1Б) функциональное состояние основных органов и систем
_L_
подгруппа
Резистентность и реактивность организма
Уровень физического развития
Наличие врожденной патологии, врожденных дефектов развития
2-я группа. Здоровые дети с риском возникновения па-
_3_
Без отклонений. Оценка по шкале Алгар 8-10 баллов.
Дети, родившиеся у практически здоровых родителей, от нормально протекающей беременности и родов, не болевшие за время пребывания в родильном доме, с врожденными физиологическими особенностями периода адаптации (наличие транзитерной лихорадки, явления полового криза и др.)
Нормальный, соответствует сроку внутриутробного раз виги я
Возможно наличие незначительных морфологических изменений, врожденных дефектов, деформации (аномалии ногтей, мало выраженная деформация ушной раковины и др.), которые, по мнению врача, не влияют на функциональную деятельность органов и на жизнедеятельность организма ребенка
|
s | ||||||
|
|
Уровень ({изического развития |
|
подгруппа Б (ПБ) |
Наличие врожденной патологии, врожденных дефектов развития Функциональное состояние основных органов и систем |
С наличием функциональных отклонений или без них. Оценка по шкале Апгар 7-10 баллов
Дети от практически здоровых матерей, имеющих незначительные отклонения в течении беременности и родов или перенес-аих I острое заболевание.
Дети с отягощенным семейным анамнезом, но без клинических проявлений какого-либо заболевания. Родившиеся от многоплодной беременности.
Нормальное или ухудаенное физическое развитие. Недоноэенные новорожденные без резких признаков незрелости. Переношенные дети, дети с большой массой тела (более 4000 г)
Отсутствует или та же патология, что и в 1Б группе здоровья
С наличием функциональных отклонений или без них. Оценка по шхале Апгар 6-10 баллов
Начальник Гл лечпрофпомо Минз др
|
" УТВЕРЖДАЮ" |
|
1989 года я?/ |
- УЗ »
ДИСПАНСЕРИЗАЩЯ ДЕТЕЙ, ПРОЖИВАЮЩИХ В СЕЛЬСКОЙ МЕСТНОСТИ ( методические рекомендации )
Основными направлениями перестройки советского здравоохранения являются организация и планирование, новые формы которых должны обеспечивать интенсификацию всей деятельности службы здоровья.
Постановление ЦК КПСС и Совета Министров СССР "Основные направления развития охраны здоровья населения и перестройки здравоохранения СССР в двенадцатой пятилетке и на период до 2000 года" нацеливает на повышение значения качественных показателей деятельности в области здравоохранения. Это может быть достигнуто путем использования интенсивных методов совершенствования системы охраны здоровья населения. Особое внимание в постановлении уделяется повышению эффективности медицинской помощи на селе, одной из основных задач которой является систематическая диспансеризация населения. "Всеобщая диспансеризация позволит создать единую систему оценки и систематического наблюдения за состоянием здоровья советского человека и общества в целом...". До 1991 года наряду с хроническими больными диспансерным наблюдением планируется повсеместно охватить детей и подростков, учащуюся молодежь, бере-
з
2_
Резистентность и реактивность гакизма
Уровень 4изического развития
Наличие врожденной патологии, врожденных дефектов развития
op- Дети от матерей с отягощенным акушерским анамнезом (токсикоз беременности, осложненные роды), родивойеся у матерей, страдающих хроническими заболеваниями или неоднократно переболевших остр*а«и заболеваниями во время беременности; недоношенные новорожденные с выраженными признаками незрелости, без патологических изменений органов и систем, дети с патологическим течением периода новорожденное*™ (наличием I или нескольких острых заболеваний, завершившихся выздоровлением к моменту выписки ребенка из роддома)
Нормальное или ухудшенное физическое развитие. Недоношенные дети с массой 2000 -2500г, новорожденные *fa пяя ■jew.ее {oi. « ("большие"к сроку гестации или "малые" к сроку гестации), дети массой более 4500г
Отсутствие или та же патология, что и в 1Б группе здоровья
менных женщин, ветеранов войны, рабочих и служащих отдельных отраслей промышленности и сельского хозяйства, а в 1995 году -все население страны.
В Белорусской ССР накоплен опыт по оказанию медицинской помощи, в том ш'сле и специализированной, новорожденным детям, их выхаживанию и вскармливанию, лечению патологических состояний, по реабилитации диспансерных групп детей, проживающих в сельской местности.
Диспансерное обслуживание детей преследует цель периодической проверки состояния здоровья, активного выявления нуждающихся в дополнительных осмотрах и лечении специалистов, в проведении лабораторных исследований, систематического оздоровления детских контингентов.
Планирование мероприятий по организации диспансеризации осуществляется врачами территориально приписных педиатрических участков, в сельской местности - врачами участковых больниц, амбулаторий. Проводится учет всего населения, проживающего в районе обслуживания в соответствии с "Инструкцией о порядке учета ежегодной диспансеризации всего населения". После проведения персонального учета всего населения проводится распределение контингентов по группам:
1) дети новорожденные;
2) дети первого и второго годов жизни;
3) дети дошкольного возраста от 3 до 6 лет (в организованных коллективах) и дети, непосещающие детские дошкольные учреждения;
4) школьники до 15 лет.
Дети, подлежащие диспансеризации, выявляются врачами всех специальностей при проведении профилактических осмотров, на амбулаторных приемах, при оказании помощи на дому и в стационаре.
Центром ежегодной диспансеризации населения в районе является поликлиника центральной районной больницы, в функции которой входит и диспансерное наблюдение, в том числе отбор лиц (здоровых и больных), подлежащих динамическому наблюдению, квалифицированное обслуживание и систематическое лечение.
Существуют следующие основные формы диспансеризации сельско-
го населения.
1) Выездные бригады врачей со специальными укладками, с наборами инструментов, приборов; их молено доставить любым транспортом на фельдшерско-акушерские пункты, в медпункты при школах, предприятиях, фермах.
2) Передвижные медицинские установки и кабинеты, смонтированные на различных транспортных средствах с персоналом; такой кабинет молено практически доставить в любое место.
3) Передвижные медицинские комплексы типа больниц, госпиталей, поликлиник.
Проблема приближения специализированной амбулаторно-поликлинической помощи к детскому населению села в Белорусской республике решается путем организации выездов врачей специалистов для проведения профилактических осмотров декретированных контингентов. Диспансеризация детей сельской местности проводится специализированными выездными бригадами в составе врачей районной больницы по плану-графику, утвержденному главным врачом ЦРБ. В установленные дни недели педиатры совместно с врачами специалистами ЦРБ (отоларингологом, окулистом, невропатологом, хирургом) выезжают в сельские участковые больницы, сельские врачебные амбулатории, фельдшерско-акушерские пункты для проведения комплексных медицинских осмотров детей раннего возраста, организованных коллективов, консультативных приемов. При плановом осмотре ребенка врачом педиатром и врачами других специальностей оценивается состояние здоровья с определением группы здоровья, назначаются профилактические и необходимые лечебно-оздоровительные мероприятия.
Все данные вносятся в историю развития ребенка (ф. 112 у) и медицинскую карту ребенка (ф. 026у). При выявлении отклонений со стороны отдельных органов и систем и при неустановленном диагнозе назначаются необходимые консультации врачей специалистов и дополнительные лабораторные функционально-диагностические исследования. После установления группы здоровья в зависимости от заболевания или отклонения в состоянии здоровья назначаются индивидуальные лечебно-оздоровительные мероприятия, включая при необходимости стационарное, санаторное лечение, восстановительную
терапию в амбулаторных условиях.
Диспансеризация детей предусматривает антенатальную охрану плода, диспансеризацию детей раннего возраста, дошкольного и школьного возрастов.
Совершенствование системы охраны здоровья женщин и детей является одним из правильных подходов к снижению показателей детской смертности. Охрана здоровья ребенка должна начинаться задолго до его рождения. Нормальное внутриутробное развитие плода обеспечивается только при условии раннего наблюдения за течением беременности, состоянием здоровья женщины и условиями ее жизни. Большая роль в снижении заболеваемости и смертности новорожденных принадлежит женской консультации, где наблюдается беременная женщина. При диспансерном наблюдении за беременными акцент делается на выявление женщин с повышенным риском. К основным факторам риска относятся:
- отягощенный акушерско-гинекологический анамнез,
- экстрагенитальная патология беременной,
- осложения в состоянии внутриутробного развития плода,
- патология в родах,
- социально-биологические факторы риска.
С учетом вышеизложенных факторов риска должна быть разработана и внедрена в деятельность женскил консультаций ЦРБ система формирования групп риска беременных женщин по рождению детей с отклонениями в состоянии здоровья.
Эта система предусматривает выделение беременных трех групп риска: высокого, среднего, низкого. Определение принадлежности беременной к той или иной группе риска проводится после предварительной оценки имеющихся неблагоприятных пренатальных факторов.
В группе беременных высокого риска индивидуально в каждом конкретном случае решается вопрос о целесообразности сохранения данной беременности. Эти пациентки подвергаются более тщательному наблюдению и своевременной коррекции выявленных изменений. При передаче сведений из женской консультации в детскую поликлинику для проведения дородовых патронажей медицинские работники указывают данные по группе риска беременной женщины. Выделение беременных женщин в группы риска необходимо для оздоровления их и проведения лечебно-профилактической работы по ослаблению влияния
этих факторов на этапе антенатального развития. Беременные женщины групп высокого риска перинатальной патологии из сельских местностей должны быть направлены для консультации в межрайонные, областные, республиканские специализированные центры по ранней диагностике патологии перинатального периода, где осуществляется ультразвуковое сканирование, амниоцентез, лабораторное и генетическое обследование. Женщины с экстрагенитальной патологией в первый триместр беременности подлежат госпитализации для планового профилактического лечения соматических заболеваний и их обострений.
В летнее время для оздоровления беременных женщин и матерей на базах сельских участковых больниц целесообразно организовать палаты ( отделения ) санаторного типа с привлечением средств колхозов, совхозов и промышленных предприятий.
Необходима четкая преемственность в работе женских консультаций и детских поликлиник ЦРБ. Детская поликлиника, консультация играет большую роль в организации медицинского наблюдения новорожденных детей, особенно в настоящее время с ранней выпиской новорожденных из родильных домов. Одной из основных задач детской поликлиники является дородовый патронаж, предусматривающий обеспечение благоприятных условий жизни ребенка и установление тесного контакта между будущей матерью и поликлиникой.
Первое посещение беременной должно проводиться участковой медицинской сестрой детской поликлиники не позднее 4-5-недельного срока после поступления сведений о взятии ее на учет. Во время первого дородового патронажа выясняется состояние здоровья беременной, семейное положение, условия жизни будущего ребенка, психологический климат в семье, уровень санитарной культуры ее членов. В задачу патронажа входит контроль за выполнением предписаний акушера-гинеколога в отношении режима дня, сна, труда, отдыха, ухода за молочными железами, санитарно-гигиенического режима и лечебно-оздоровительных назначений, а также осуществление мероприятий по коррекции выявленных нарушений. Патронажная сестра убеждает беременную в необходимости регулярных посещений женской консультации и участии в занятиях с беременными в школе материнства и отцовства. Одновременно проводятся беседы по предупреждению гипогалактии, о вреде для плода курения, употребления
даже небольших доз спиртных напитков, предостерегают женщину от приема без назначения врача каких бы то ни было лекарственных средств.
Второй дородовый патронаж при нормальном течении беременности осуществляется не позднее 32-й недели. Участковая медсестра справляется о самочувствии женщины, проверяет соблюдение рекомендаций по режиму питания, сна, бодрствования. Особое внимание уделяется уходу за молочными железами. Важно убедить женщину, что целенаправленная подготовка молочных желез к кормлению крайне необходима для обеспечения нормального грудного вскармливания, предупреждения трещин сосков, мастита, гипогалактии. При этом необходимо подробно объяснить будущей матери преимущества грудного вскармливания. Также обсуждаются конкретные вопросы создания в квартире благоприятных условий для приема ребенка, как оборудовать для него уголок, обучить правилам ухода за ребенком, методике вскармливания. Желательно оставить будущей матери для самостоятельного изучения в спокойной домашней обстановке санитарно-просветительную литературу (памятки, брошюры, листовки и др.) по вопросам ухода и вскармливания новорожденного, профилактике заболеваний. Для знакомства с участковым педиатром патронажная сестра лригалашает беременную в детскую поликлинику на профилактический прием.
Женщины из групп риска охватываются трехразовым дородовым патронажем, в задачу которых входит контроль за выполнением предписаний акушера-гинеколога, санитарно-гигиенических требований, лечебно-оздоровительных назначений, мероприятий по коррекции выявленных нарушений.
Данные дородовых патронажей записываются на вкладышах, которые вклеиваются в истории развития ( форма # 112).
В условиях районной детской поликлиники, консультации, участковой больницы, сельского врачебного участка осуществляется дифференцированное врачебное наблюдение за новорожденными. О предстоящей выписке новорожденного из родильного дома или отделения сообщается по телефону в детскую поликлинику или сельское лечебно-профилактическое учреждение. Выписка новорожденного производится в присутствии местного медицинского работника ( врача, фельдшера, акушерки). Запись о совместном осмотре врача родильно-
го отделения ЦРБ и медработника, принимающего ребенка под наблюдение, отражает состояние новорожденного при выписке. Такая форма приема новорожденных повышает ответственность средних медработников села за состояние и развитие ребенка, укрепляет преемственность между районными стационарами и сельскими лечпрофучреж-дениями.
В первичном дневнике истории развития ребенка отражается гестационный возраст, особенности течения адаптации новорожденного в родильном стационаре; оценка состояния при рождении по шкале Апгар, время отпадения пуповины, физиологическая убыль массы тела, длительность физиологической желтухи, возможные пограничные и патологические состояния, их лечение. В дневнике фиксируется время первого прикладывания к груди и данные о вакцинации против туберкулеза.
В условиях детских амбулаторно-поликлинических учреждений для организации диспансеризации и проведения индивидуальных оздоровительных мероприятий проводится комплексная оценка состояния здоровья по ряду критериев;
- функциональное состояние основных органов и систем;
- резистентность и реактивность организма;
- уровень достигнутого развития и гармоничность развития;
- наличие или отсутствие у ребенка хронической патологии.
В соответствии с этим выделены группы здоровья (приложение I). Оценка новорожденных по группам здоровья внедрена в деятельность лечебно-профилактических учреждений Белоруссии.
Комплексная оценка состояния новорожденного с определением группы здоровья осуществляется врачом-педиатром при первичном посещении его после выписки из родильного дома. Оценка здоровья детей на первом году жизни с определением принадлежности его к той или иной группе проводится один раз в квартал.
Развитие целого ряда патологических состояний и заболеваний ребенка патогенетически связано с воздействием тех или иных перинатальных факторов риска. Это дает основание для выделения в периоде новорожденности детей групп риска, т.е. детей повышенной заболеваемости и смертности, требующих особого внимания со стороны работников детских лечебно-профилактических учреждений. Выделяются 5 групп риска новорожденных:
I группа - новорожденные с риском развития патологии ЦНС;
П группа - новорожденные с риском внутриутробного инфици
рования;
Ш группаг- новорожденные с риском развития трофических нарушений и эндокринопатий;
IV группа - новорожденные с риском проявления врожденных
пороков органов и систем;
V группа - новорожденные группы социального риска.
Выявление групп риска среди новорожденных позволяет своевременно провести необходимые диагностические и реабилитационные мероприятия, начиная с периода новорожденности.
При диспансеризации детей на первом году жизни и старше большое внимание уделяется профилактическим осмотрам, динамическому наблюдению за состоянием здоровья детей в дошкольных учреждениях, детей, поступающих в первый класс.
Диспансеризация школьников включает циановые углубленные медицинские осмотры, при этом особое внимание уделяется режиму дня, питанию, своевременному проведению профилактических прививок, гигиеническому воспитанию, проведению оздоровительных мероприятий, передаче 15-летних подростков в поликлинику для взрослых.
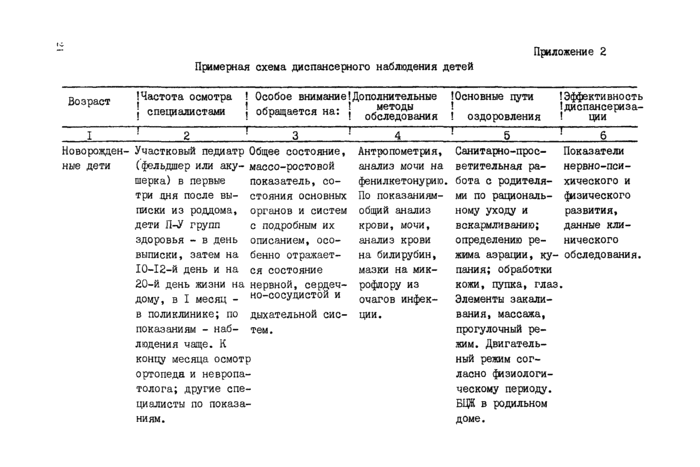
Профилактические осмотры детей проводятся как для комплексной оценки состояния здоровья ребенка, так и для выявления отдельных заболеваний и состояний (приложение 2).
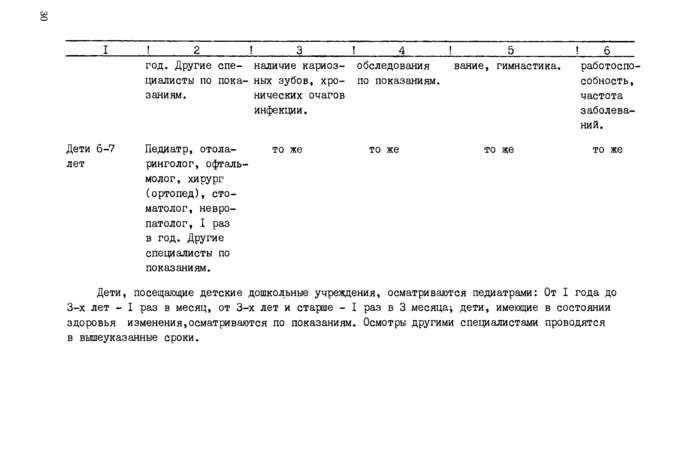
Периодичность профилактических осмотров зависит от возраста: чем ребенок моложе, тем чаще они проводятся. Профилактические осмотры организованных детей (детские сады, детские ясли, школы) проводятся по месту размещения коллектива бригадным методом.
Для организации диспансеризации и проведения индивидуальных оздоровительных мероприятий детей раннего, дошкольного и школьного возраста производится в соответствии с оценкой по пяти группам, предложенной НИИ гигиены и профилактики заболеваний, детей и подростков ВНИИ центра профилактической медицины М3 СССР.
При комплексной оценке состояния здоровья этих возрастных групп детей учитываются следующие признаки: наличие или отсутствие врожденной и наследственной патологии, хронических забо-