ГОСТ Р 52600.3-2008
Протокол ведения больных. Гемофилия (наследственный дефицит фактора VIII, наследственный дефицит фактора IX)
Купить ГОСТ Р 52600.3-2008 — бумажный документ с голограммой и синими печатями. подробнее
Распространяем нормативную документацию с 1999 года. Пробиваем чеки, платим налоги, принимаем к оплате все законные формы платежей без дополнительных процентов. Наши клиенты защищены Законом. ООО "ЦНТИ Нормоконтроль"
Наши цены ниже, чем в других местах, потому что мы работаем напрямую с поставщиками документов.
Способы доставки
- Срочная курьерская доставка (1-3 дня)
- Курьерская доставка (7 дней)
- Самовывоз из московского офиса
- Почта РФ
Устанавливает виды, объем и показатели качества медицинской помощи гражданам при гемофилии (наследственном дефиците фактора VIII, наследственном дефиците фактора IX). Стандарт предназначен для применения медицинскими организациями и учреждениями федеральных, территориальных и муниципальных органов управления здравоохранением, систем обязательного и добровольного медицинского страхования, другими медицинскими организациями различных организационно-правовых форм деятельности, направленной на оказание медицинской помощи.
Оглавление
1 Область применения
2 Нормативные ссылки
3 Общие положения
3.1 Классификация гемофилии (МКБ-100)
3.2 Клиническая картина
3.3 Организация медицинской помощи
4 Характеристики требований
4.1 Модель пациента
4.1.1 Критерии и признаки, определяющие модель пациента
4.1.2 Требования к диагностике амбулаторно-поликлинической
4.1.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.2 Модель пациента
4.2.1 Критерии и признаки, определяющие модель пациента
4.2.2 Требования к профилактике амбулаторно-поликлинической
4.2.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
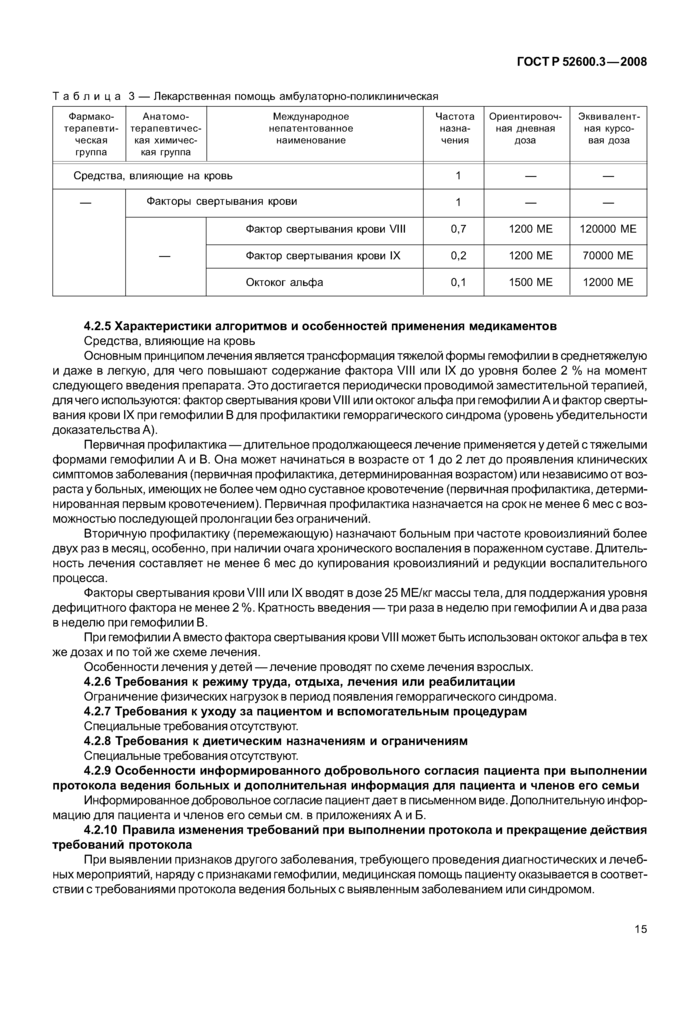
4.2.4 Требования к лекарственной помощи амбулаторно-поликлинической
4.2.5 Характеристики алгоритмов и особенностей применения медикаментов
4.2.6 Требования к режиму труда, отдыха, лечения или реабилитации
4.2.7 Требования к уходу за пациентом и вспомогательным процедурам
4.2.8 Требования к диетическим назначениям и ограничениям
4.2.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
4.2.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
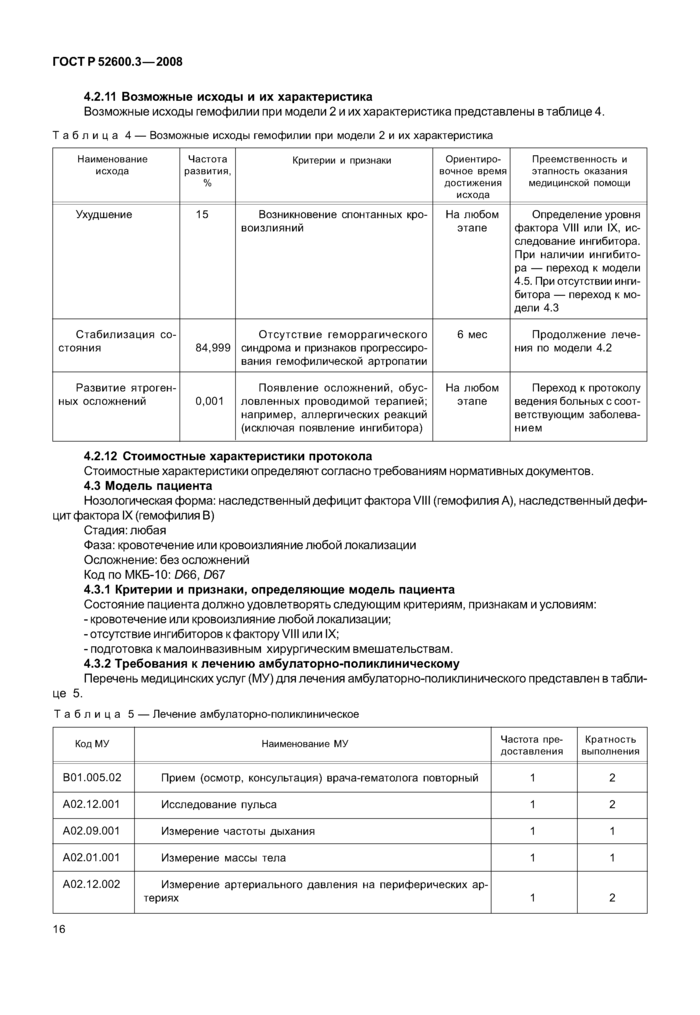
4.2.11 Возможные исходы и их характеристика
4.2.12 Стоимостные характеристики протокола
4.3 Модель пациента
4.3.1 Критерии и признаки, определяющие модель пациента
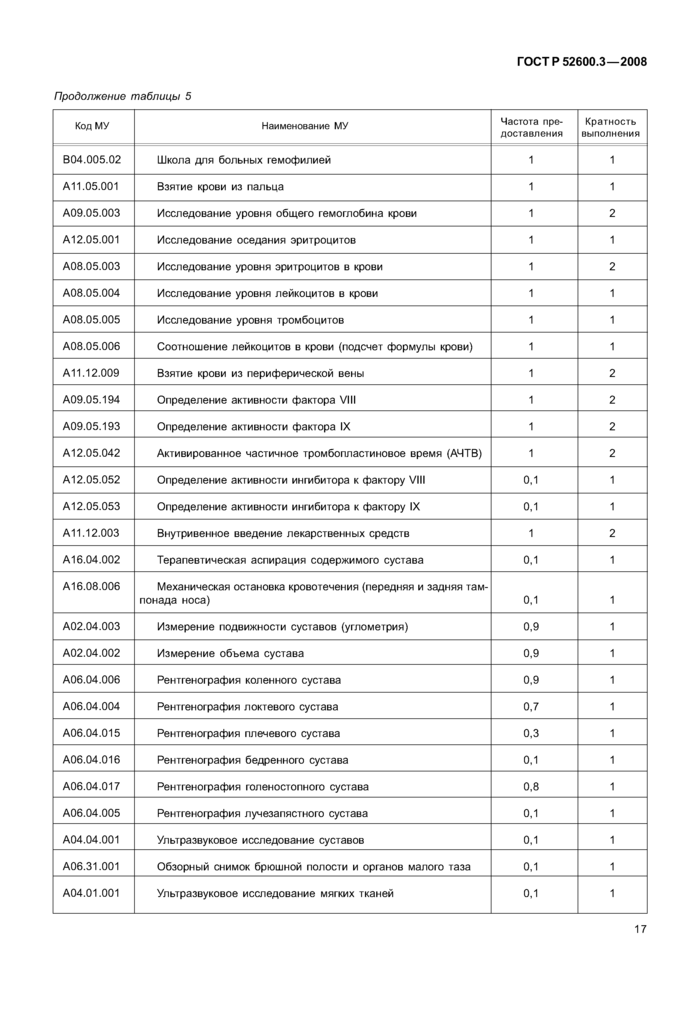
4.3.2 Требования к лечению амбулаторно-поликлиническому
4.3.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 18
4.3.4 Требования к лекарственной помощи амбулаторно-поликлинической
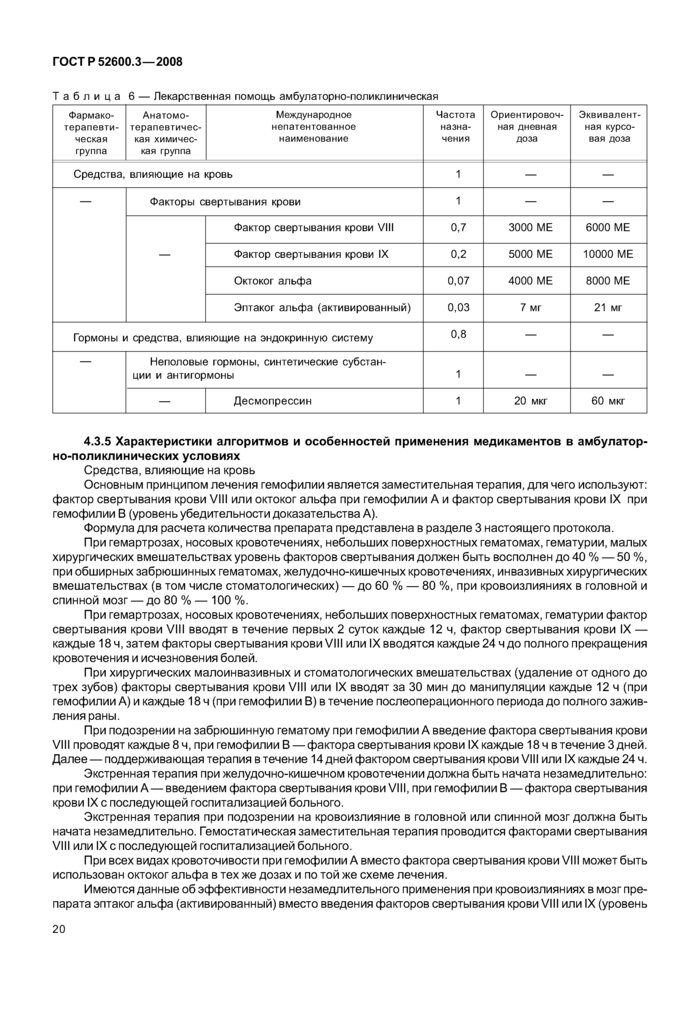
4.3.5 Характеристики алгоритмов и особенностей применения медикаментов в амбулаторно-поликлинических условиях
4.3.6 Требования к режиму труда, отдыха, лечения или реабилитации
4.3.7 Требования к уходу за пациентом и вспомогательным процедурам
4.3.8 Требования к диетическим назначениям и ограничениям
4.3.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
4.3.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.3.11 Возможные исходы и их характеристика
4.3.12 Стоимостные характеристики протокола
4.4 Модель пациента
4.4.1 Критерии и признаки, определяющие модель пациента
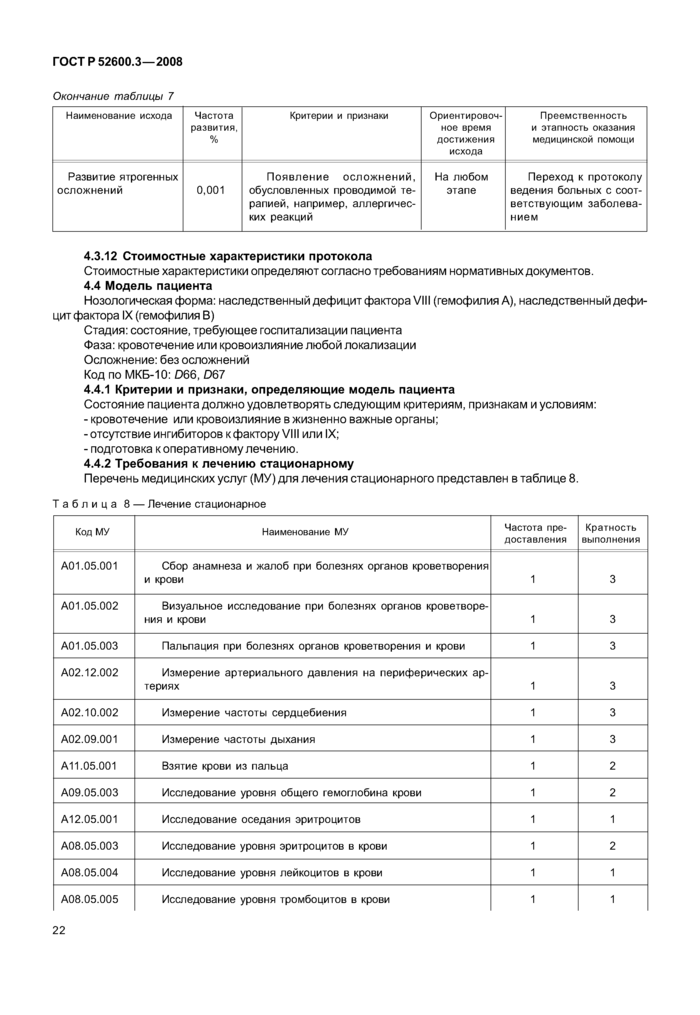
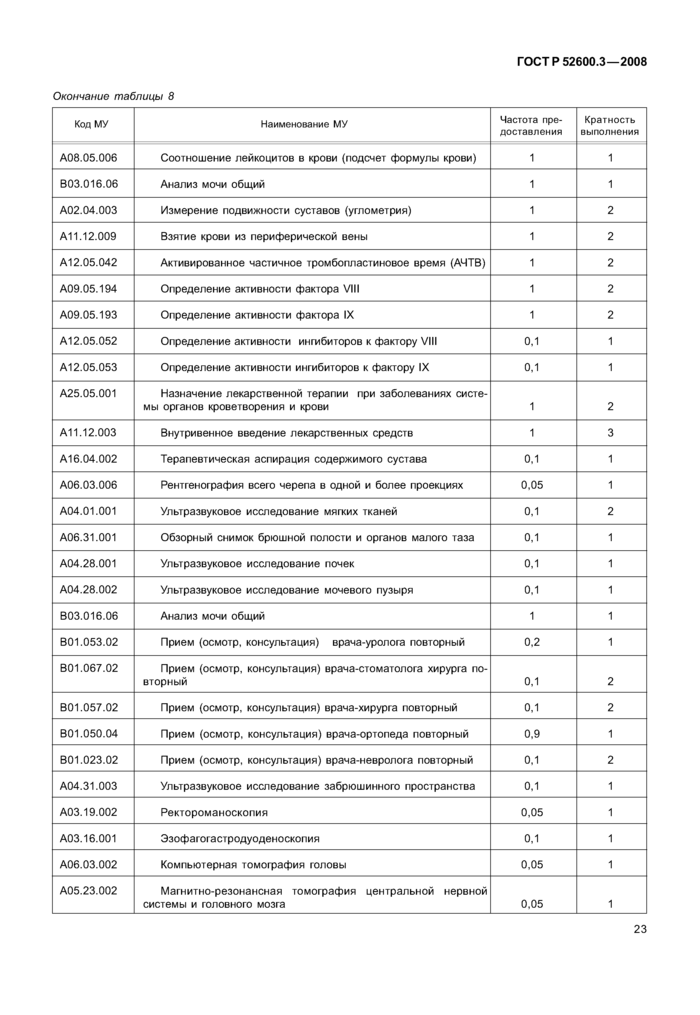
4.4.2 Требования к лечению стационарному
4.4.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
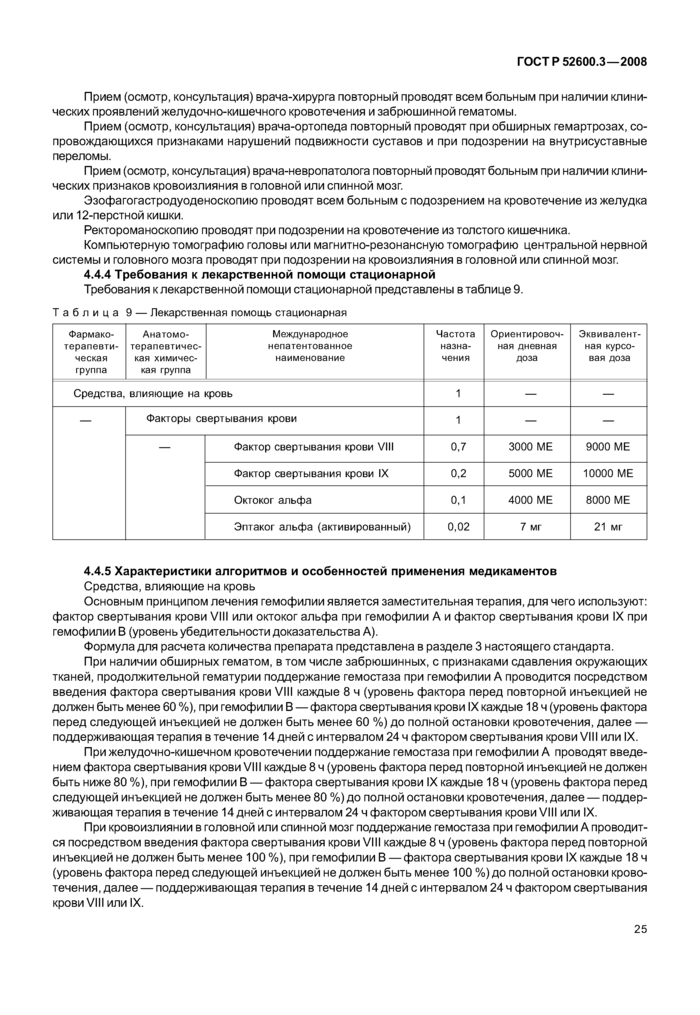
4.4.4 Требования к лекарственной помощи стационарной
4.4.5 Характеристики алгоритмов и особенностей применения медикаментов
4.4.6 Требования к режиму труда, отдыха, лечения или реабилитации
4.4.7 Требования к уходу за пациентом и вспомогательным процедурам
4.4.8 Требования к диетическим назначениям и ограничениям
4.4.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
4.4.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.4.11 Возможные исходы и их характеристика
4.4.12 Стоимостные характеристики протокола
4.5 Модель пациента
4.5.1 Критерии и признаки, определяющие модель пациента
4.5.2 Требования к лечению амбулаторно-поликлиническому
4.5.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.5.4 Требования к лекарственной помощи амбулаторно-поликлинической
4.5.5 Характеристики алгоритмов и особенностей применения медикаментов
4.5.6 Требования к режиму труда, отдыха, лечения или реабилитации
4.5.7 Требования к уходу за пациентом и вспомогательным процедурам
4.5.8 Требования к диетическим назначениям и ограничениям
4.5.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
4.5.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.5.11 Возможные исходы и их характеристика
4.5.12 Стоимостные характеристики протокола
4.6 Модель пациента
4.6.1 Критерии и признаки, определяющие модель пациента
4.6.2 Требования к лечению стационарному
4.6.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.6.4 Требования к лекарственной помощи стационарной
4.6.5 Характеристики алгоритмов и особенностей применения медикаментов
4.6.6 Требования к режиму труда, отдыха, лечения или реабилитации
4.6.7 Требования к уходу за пациентом и вспомогательным процедурам
4.6.8 Требования к диетическим назначениям и ограничениям
4.6.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
4.6.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.6.11 Возможные исходы и их характеристика
4.6.12 Стоимостные характеристики протокола
4.7 Модель пациента
4.7.1 Критерии и признаки, определяющие модель пациента
4.7.2 Требования к лечению амбулаторно-поликлиническому
4.7.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.7.4 Требования к лекарственной помощи амбулаторно-поликлинической
4.7.5 Характеристики алгоритмов и особенностей применения медикаментов
4.7.6 Требования к режиму труда, отдыха, лечения или реабилитации
4.7.7 Требования к уходу за пациентом и вспомогательным процедурам
4.7.8 Требования к диетическим назначениям и ограничениям
4.7.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
4.7.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.7.11 Возможные исходы и их характеристика
4.7.12 Стоимостные характеристики протокола
5 Графическое, схематическое и табличное представления протокола
6 Мониторирование протокола
6.1 Критерии и методология мониторинга и оценки эффективности выполнения протокола
6.2 Принципы рандомизации
6.3 Порядок оценки и документирования побочных эффектов и развития осложнения
6.4 Промежуточная оценка и внесение изменений в протокол
6.5 Порядок исключения пациента из мониторинга
6.6 Параметры оценки качества жизни при выполнении протокола
6.7 Оценка стоимости выполнения протокола и соотношения «цена-качество»
6.8 Сравнение результатов
6.9 Порядок формирования отчета
Приложение А (справочное) Памятка больному гемофилией
Приложение Б (справочное) Памятка для родителей (законных представителей) ребенка, больного гемофилией
Приложение В (справочное) Формы карты пациента и заключения о мониторировании
Приложение Г (справочное) Анкета пациента
Приложение Д (справочное) Обучение больных гемофилией
Приложение Е (справочное) Информированное согласие больного на проведение профилактического лечения
Приложение Ж (справочное) Добровольное информированное согласие родителей (законных представителей ребенка на проведение профилактического лечения
Приложение И (справочное) Добровольное информированное согласие больного на проведение домашнего лечения
Приложение К (справочное) Протокол внутривенного введения факторов свертывания крови
Приложение Л (справочное) Паспорт больного гемофилией
Библиография
| Дата введения | 01.01.2010 |
|---|---|
| Добавлен в базу | 01.09.2013 |
| Завершение срока действия | 01.01.2010 |
| Актуализация | 01.01.2021 |
Этот ГОСТ находится в:
- Раздел Экология
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел 11.160 Первая помощь
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел Электроэнергия
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел 11.160 Первая помощь
- Раздел 11 ЗДРАВООХРАНЕНИЕ
Организации:
| 18.12.2008 | Утвержден | Федеральное агентство по техническому регулированию и метрологии | 491-ст |
|---|---|---|---|
| Разработан | Межрегиональная общественная организация содействия стандартизации и повышению качества медицинской помощи | ||
| Издан | Стандартинформ | 2010 г. |
Protocol for patient's management. Hemophilia
Чтобы бесплатно скачать этот документ в формате PDF, поддержите наш сайт и нажмите кнопку:

стр. 1

стр. 2

стр. 3

стр. 4

стр. 5

стр. 6

стр. 7

стр. 8

стр. 9

стр. 10

стр. 11

стр. 12

стр. 13
стр. 14
стр. 15

стр. 16
стр. 17
стр. 18

стр. 19
стр. 20
стр. 21
стр. 22
стр. 23

стр. 24
стр. 25
стр. 26
стр. 27
стр. 28

стр. 29
стр. 30
ГОСТ Р 52600.3— 2008
ФЕДЕРАЛЬНОЕ АГЕНТСТВО ПО ТЕХНИЧЕСКОМУ РЕГУЛИРОВАНИЮ И МЕТРОЛОГИИ
НАЦИОНАЛЬНЫМ
СТАНДАРТ
РОССИЙСКОЙ
ФЕДЕРАЦИИ
Протокол ведения больныхГЕМОФИЛИЯ (НАСЛЕДСТВЕННЫЙ ДЕФИЦИТ ФАКТОРА VIII, НАСЛЕДСТВЕННЫЙ ДЕФИЦИТ ФАКТОРА IX)
Издание официальное
|
Стандартинформ 2010 |
Предисловие
Цели и принципы стандартизации в Российской Федерации установлены Федеральным законом от 27 декабря 2002 г. № 184-ФЗ «О техническом регулировании», а правила применения национальных стандартов Российской Федерации — ГОСТ Р 1.0— 2004 «Стандартизация в Российской Федерации. Основные положения»
Сведения о стандарте
1 РАЗРАБОТАН Межрегиональной общественной организацией содействия стандартизации и повышению качества медицинской помощи
2 ВНЕСЕН Техническим комитетом по стандартизации ТК466 «Медицинские технологии»
3 УТВЕРЖДЕН И ВВЕДЕН В ДЕЙСТВИЕ Приказом Федерального агентства по техническому регулированию и метрологии от 18 декабря 2008 г. № 491-ст
Приказом Федерального агентства по техническому регулированию и метрологии от 31 декабря 2008 г. № 4196 перенесен срок введения на 1 января 2010 г.
4 ВВЕДЕН ВПЕРВЫЕ
Информация об изменениях к настоящему стандарту публикуется в ежегодно издаваемом информационном указателе «Национальные стандарты», а текст изменений и поправок — в ежемесячно издаваемых информационных указателях «Национальные стандарты». В случае пересмотра (замены) или отмены настоящего стандарта соответствующее уведомление будет опубликовано в ежемесячно издаваемом информационном указателе «Национальные стандарты». Соответствующая информация, уведомление и тексты размещаются также в информационной системе общего пользования— на официальном сайте Федерального агентства по техническому регулированию и метрологии в сети Интернет
©Стандартинформ,2010
Настоящий стандарт не может быть полностью или частично воспроизведен, тиражирован и распространен в качестве официального издания без разрешения Федерального агентства по техническому регулированию и метрологии
Стационарное плановое лечение включает в себя реконструктивно-восстановительные операции, ортопедическую и хирургическую реабилитацию больных с рецидивирующими гемартрозами и тяжелой арт-ропатией, отдельные этапы лечения ингибиторных форм гемофилии.
Оперативное лечение суставов. Наиболее часто больным гемофилией назначают синовэкгомию, корригирующую остеотомию и тотальное эндопротезирование коленного, тазобедренного и других суставов. Показанием к проведению синовэтомии (открытая, артроскопическая) являются И-Ill стадии артропатии, для которых характерны выраженные признаки разрушения хрящей, краевая деструкция суставных поверхностей. Показанием к корригирующей остеотомии является наличие контрактур, вальгусной и варусной деформаций. Тотальное эндопротезирование показано при наличии болей при статической нагрузке и движениях, обусловленных необратимыми деформирующими изменениями в суставах, а также при патологических переломах.
Гемостатическую терапию назначают больному гемофилией после установления диагноза и при наличии геморрагических проявлений (за исключением профилактического лечения). Основным принципом лечения больных гемофилией является проведение своевременной адекватной заместительной гемостатической терапии факторами свертывания крови VIII и IX (плазматические и рекомбинантные) (уровень убедительности доказательства А), позволяющей восполнить дефицит фактора в плазме до необходимого уровня.
Формула расчета разовой дозы фактора свертывания крови X, ME Для гемофилии А: при тяжелой форме:
Х=М L 0,5,
при формах средней тяжести и легкой:
Х=М (L-P) 0,5.
Для гемофилии В: при тяжелой форме:
Х=М ■ L • 1,2,
при формах средней тяжести и легкой:
Х=М (L-P) • 1,2,
где X—доза фактора свертывания крови для однократного введения, ME;
М — масса тела больного, кг;
L —желаемый уровень фактора в плазме пациента, %;
Р — исходный уровень фактора у больного до введения препарата.
1 ME фактора VIII, введенного на 1 кг массы тела больного, повышает содержание фактора VIII в плазме больного примерно на 1,5 %—2 %, а 1 ME фактора IX повышает содержание фактора IX примерно на 0,8 %.
При легкой форме гемофилии А эффективно применение десмопрессина преимущественно в виде внутривенных и подкожных инъекций (уровень убедительности доказательства В).
Использование криопреципитата крайне ограничено из-за незначительной концентрации фактора VIII в препарате, что не позволяет достичь необходимого уровня гемостаза, ненадежной вирусной инактивации препарата и возможных посттрансфузионных реакций (уровень убедительности доказательства Е). Введение криопреципитата возможно только в условиях трансфузиологического кабинета медицинской организации и исключительно в экстренных случаях при отсутствие препаратов факторов свертывания крови. Криопреципитат не должен использоваться для профилактического и домашнего лечения (уровень убедительности доказательства Е).
Санаторно-курортное лечение осложнений гемофилии позволяет в значительной мере приостановить, а иногда и предотвратить процесс инвалидизации пациентов (уровень убедительности доказательства В). Конкретные его виды должны назначаться совместно гематологом и физиотерапевтом. В отдельных случаях
6
ГОСТ P 52600.3—2008
физиотерапевтические процедуры проводят с одновременным назначением гемостатических препаратов. Для укрепления мышечной системы показаны также лечебная физкультура, массаж, плавание.
Домашнее лечение: больные с тяжелой или среднетяжелой формой гемофилии, а также с ингибиторной формой гемофилии после обучения и инструктажа в школе больного гемофилией учатся распознавать ранние признаки кровотечений и вводить необходимое количество факторов свертывания в домашних условиях или антиингибиторные препараты для купирования уже развившегося кровоизлияния. Домашнее лечение — прежде всего профилактическое, но может проводиться терапия и по факту возникновения кровотечения.
Домашнее лечение является наиболее эффективным, так как вероятность кровоизлияния при профилактическом лечении и промежуток времени между возникновением кровоизлияния и началом его лечения значительно сокращается, что для больного гемофилией играет решающую роль, так как снижается объем кровопотери, гематомы, гемартроза (уровень убедительности доказательства А), что уменьшает вероятность развития инвалидизирующих осложнений. Домашнее лечение позволяет сократить как продолжительность лечения, так и количество вводимого антигемофильного препарата. Его проведение в целом значительно улучшает качество жизни больных.
Профилактическое лечение заключается во внутривенном введении концентратов факторов свертывания для предупреждения кровотечений.
Цель профилактики: перевести тяжелую форму гемофилии в среднетяжелую, достигнув минимального уровня дефицитного фактора более 2 %, а в некоторых случаях и в легкую — более 5 % на момент следующего введения фактора свертывания крови, что позволяет предупредить развитие гемофилической артропатии, уменьшить частоту обострений и риск развития тяжелых осложнений (уровень убедительности доказательства В).
Виды профилактики: первичная, вторичная.
Первичная профилактика—длительно продолжающееся лечение, применяется у больных с тяжелыми формами гемофилии А и В. Она может быть начата в возрасте от 1 до 2 лет, до проявления клинических симптомов заболевания (первичная профилактика, детерминированная возрастом) или независимо от возраста у больных, имеющих не более чем одно суставное кровотечение (первичная профилактика, детерминированная первым кровотечением).
При вторичной профилактике лечение проводится во всех случаях, когда не соблюдаются условия для первичной профилактики—т. е. уже были повторные кровотечения.
Обеспечение гемостаза при ингибиторной форме гемофилии проводится антиингибиторными препаратами (одним из указанных), вне зависимости от титра ингибитора:
- эптаког альфа активированный (уровень убедительности доказательства А);
- антиингибиторный коагулянтный комплекс (уровень убедительности доказательства А);
-факторы свертывания крови II, IX, X в комбинации при кровотечениях, не угрожающих жизни больного (уровень убедительности доказательства В).
Одновременное применение указанных препаратов недопустимо из-за вероятности развития тромботических осложнений (уровень убедительности доказательства Е). Допустимо применение антиингибитор-ного коагулянтного комплекса и факторов свертывания крови II, IX, X в комбинации не ранее чем через 4 ч после инъекции эптаког альфа активированного (уровень убедительности доказательства В). Назначение эптаког альфа активированного возможно лишь через 48 ч после применения антиингибиторного коагулянтного комплекса или факторов свертывания крови II, IX, X в комбинации (уровень убедительности доказательства В).
Для полной элиминации антител к факторам свертывания крови VIII и IX может быть использована терапия «индукции иммунной толерантности». Ее сутью является ежедневное введение факторов свертывания крови VIII (или октоког альфа) или факторов свертывания крови IX в концентрации, превышающей блокирующую способность антител (50 —100 МЕ/кг в сутки в зависимости от титра антител). Факторы VIII и IX, выполняя функцию антигена, провоцируют рост титра антител до развития толерантности, то есть уменьшения и последующего исчезновения антител. Терапия является непрерывной и продолжается в среднем от 10 до 24 мес (уровень убедительности доказательства В). Ее эффективность существенно ниже стопроцентной.
Для эрадикации антител возможно проведение индукции иммунной толерантности по низкодозному протоколу лечения с введением дефицитных факторов в дозе 25 — 50 ME 1 раз в сутки ежедневно (уровень убедительности доказательства В). Критерии эффективности лечения аналогичны высокодозному протоколу «индукции иммунной толерантности».
7
Для удаления циркулирующих антител из организма пациентов возможно использование плазмафереза и экстракорпоральной иммуносорбции (уровень убедительности доказательства С). Потенциальным риском при проведении иммуносорбции является возможная супрессия гуморального иммунитета вследствие элиминации значительного количества иммуноглобулинов (уровень убедительности доказательства D). Для предотвращения этого явления в конце лечения методом иммуносорбции возможно назначение внутривенных иммуноглобулинов для предупреждения развития инфекций и с иммуномодулирующей целью (уровень убедительности доказательства С). Иммуноглобулины назначают в дозе 0,4 г/кг массы тела пациента 1 раз в 3 недели внутривенно.
Недостатками использования плазмафереза являются отсутствие селективности и зависимость от объема подлежащей обмену плазмы, ограниченной потерей белка (уровень убедительности доказательства С).
Также для быстрого снижения титра ингибиторов к факторам свертывания крови VIII и IX возможно применение иммуноглобулинов в дозе 0,4 г/кг массы тела пациента в течение пяти дней внутривенно ежедневно (уровень убедительности доказательства С).
У пациентов с неэффективной индукцией иммунной толерантности (с упорно сохраняющимся (или нарастающим) высоким титром антител (не менее 5 БЕ), с плохим качеством жизни из-за частых кровотече-ний/кровоизлияний) для снижения количества антител возможно использование анти-СБ20 (Ритуксимаб) в дозе 375 мг/м2 внутривенно один раз в неделю в течение 4-х недель. Данный вид лечения должен применяться только у лиц, не отвечающих на ранее проводимое лечение, из-за потенциального риска осложнений (уровень убедительности доказательства С). Пациентам моложе 6 лет применение анти-СО20 (Ритукси-маба) не показано (уровень убедительности доказательства D). В случае снижения количества антител на введение CD20 (Ритуксимаба) следует продолжать высокодозную терапию «индукции иммунной толерантности» препаратами факторов свертывания крови VIII (или октоког альфа) или факторов свертывания крови IX.
Для быстрого снижения титра антител в качестве иммуносупрессора также может быть использован преднизолон внутрь (per os) в дозе 1,5 — 2,0 мг/кг массы тела пациента ежедневно, курс лечения — 7 —10 дней.
При индукции иммунной толерантности у пациентов с наследственным дефицитом фактора IX возможно развитие аллергических реакций на вводимые высокие дозы фактора IX, что ограничивает проведение высокодозной терапии для эрадикации антител (уровень убедительности доказательства С).
4 Характеристики требований4.1 Модель пациента
Нозологическая форма: наследственный дефицит фактора VIII (гемофилия А), наследственный дефицит фактора IX (гемофилия В)
Стадия: любая
Фаза: первичная диагностика
Осложнение: вне зависимости от осложнений и при наличии ингибиторов к факторам VIII и IX
Код по МКБ-10: D66, D67
4.1.1 Критерии и признаки, определяющие модель пациента
Клинические проявления гемофилии — гематомный тип кровоточивости, длительные рецидивирующие кровотечения любой локализации у мужчин.
4.1.2 Требования к диагностике амбулаторно-поликлинической
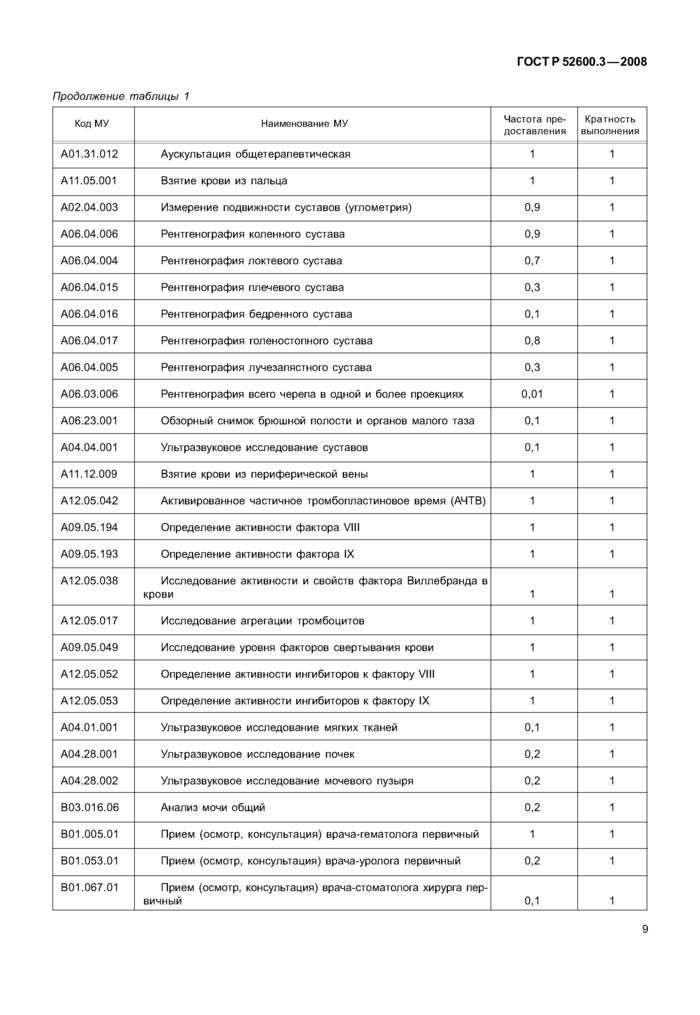
Перечень медицинских услуг (МУ) согласно «Номенклатуре работ и услуг в здравоохранении» [2] для диагностики амбулаторно-поликлинической медицинской помощи представлен в таблице 1.
|
Таблица! — Диагностика амбулаторно-поликлиническая | ||||||||||||||||
|
|
Код МУ |
Наименование МУ |
Частота предоставления |
Кратность выполнения |
|
А01.31.012 |
Аускультация общетерапевтическая |
1 |
1 |
|
All.05.001 |
Взятие крови из пальца |
1 |
1 |
|
А02.04.003 |
Измерение подвижности суставов (углометрия) |
0,9 |
1 |
|
А06.04.006 |
Рентгенография коленного сустава |
0,9 |
1 |
|
А06.04.004 |
Рентгенография локтевого сустава |
0,7 |
1 |
|
А06.04.015 |
Рентгенография плечевого сустава |
0,3 |
1 |
|
А06.04.016 |
Рентгенография бедренного сустава |
0,1 |
1 |
|
А06.04.017 |
Рентгенография голеностопного сустава |
0,8 |
1 |
|
А06.04.005 |
Рентгенография лучезапястного сустава |
0,3 |
1 |
|
А06.03.006 |
Рентгенография всего черепа в одной и более проекциях |
0,01 |
1 |
|
А06.23.001 |
Обзорный снимок брюшной полости и органов малого таза |
0,1 |
1 |
|
А04.04.001 |
Ультразвуковое исследование суставов |
0,1 |
1 |
|
All.12.009 |
Взятие крови из периферической вены |
1 |
1 |
|
A12.05.042 |
Активированное частичное тромбопластиновое время (АЧТВ) |
1 |
1 |
|
А09.05.194 |
Определение активности фактора VIII |
1 |
1 |
|
А09.05.193 |
Определение активности фактора IX |
1 |
1 |
|
А12.05.038 |
Исследование активности и свойств фактора Виллебранда в крови |
1 |
1 |
|
А12.05.017 |
Исследование агрегации тромбоцитов |
1 |
1 |
|
А09.05.049 |
Исследование уровня факторов свертывания крови |
1 |
1 |
|
A12.05.052 |
Определение активности ингибиторов к фактору VIII |
1 |
1 |
|
A12.05.053 |
Определение активности ингибиторов к фактору IX |
1 |
1 |
|
A04.01.001 |
Ультразвуковое исследование мягких тканей |
0,1 |
1 |
|
A04.28.001 |
Ультразвуковое исследование почек |
0,2 |
1 |
|
A04.28.002 |
Ультразвуковое исследование мочевого пузыря |
0,2 |
1 |
|
B03.016.06 |
Анализ мочи общий |
0,2 |
1 |
|
B01.005.01 |
Прием (осмотр, консультация) врача-гематолога первичный |
1 |
1 |
|
B01.053.01 |
Прием (осмотр, консультация) врача-уролога первичный |
0,2 |
1 |
|
B01.067.01 |
Прием (осмотр, консультация) врача-стоматолога хирурга первичный |
0,1 |
1 |
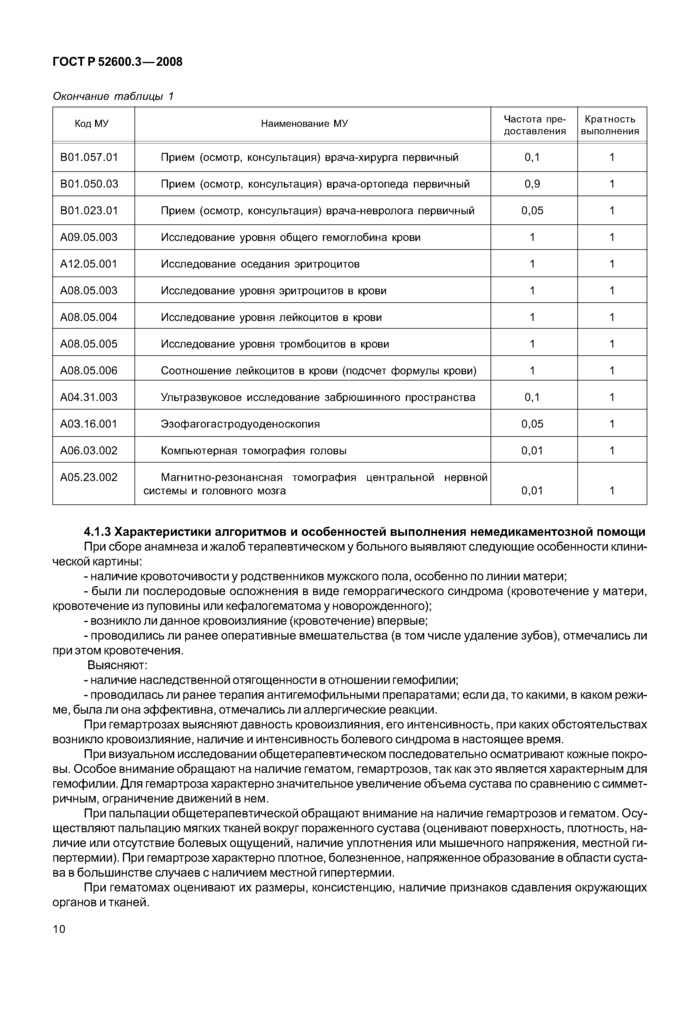
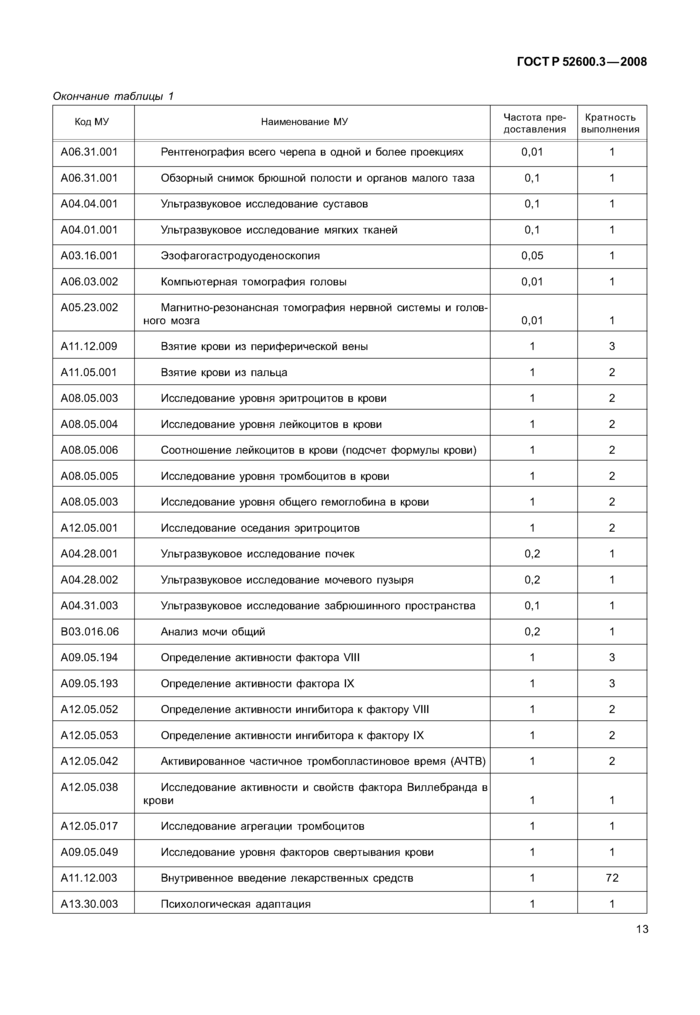
9
|
Код МУ |
Наименование МУ |
Частота предоставления |
Кратность выполнения |
|
В01.057.01 |
Прием (осмотр, консультация) врача-хирурга первичный |
0,1 |
1 |
|
В01.050.03 |
Прием (осмотр, консультация) врача-ортопеда первичный |
0,9 |
1 |
|
В01.023.01 |
Прием (осмотр, консультация) врача-невролога первичный |
0,05 |
1 |
|
А09.05.003 |
Исследование уровня общего гемоглобина крови |
1 |
1 |
|
А12.05.001 |
Исследование оседания эритроцитов |
1 |
1 |
|
А08.05.003 |
Исследование уровня эритроцитов в крови |
1 |
1 |
|
А08.05.004 |
Исследование уровня лейкоцитов в крови |
1 |
1 |
|
А08.05.005 |
Исследование уровня тромбоцитов в крови |
1 |
1 |
|
А08.05.006 |
Соотношение лейкоцитов в крови (подсчет формулы крови) |
1 |
1 |
|
А04.31.003 |
Ультразвуковое исследование забрюшинного пространства |
0,1 |
1 |
|
А03.16.001 |
Эзофагогастродуоденоскопия |
0,05 |
1 |
|
А06.03.002 |
Компьютерная томография головы |
0,01 |
1 |
|
А05.23.002 |
Магнитно-резонансная томография центральной нервной системы и головного мозга |
0,01 |
1 |
4.1.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
При сборе анамнеза и жалоб терапевтическом у больного выявляют следующие особенности клинической картины:
- наличие кровоточивости у родственников мужского пола, особенно по линии матери;
- были ли послеродовые осложнения в виде геморрагического синдрома (кровотечение у матери, кровотечение из пуповины или кефалогематома у новорожденного);
- возникло ли данное кровоизлияние (кровотечение) впервые;
- проводились ли ранее оперативные вмешательства (в том числе удаление зубов), отмечались ли при этом кровотечения.
Выясняют:
- наличие наследственной отягощенности в отношении гемофилии;
- проводилась ли ранее терапия антигемофильными препаратами; если да, то какими, в каком режиме, была ли она эффективна, отмечались ли аллергические реакции.
При гемартрозах выясняют давность кровоизлияния, его интенсивность, при каких обстоятельствах возникло кровоизлияние, наличие и интенсивность болевого синдрома в настоящее время.
При визуальном исследовании общетерапевтическом последовательно осматривают кожные покровы. Особое внимание обращают на наличие гематом, гемартрозов, так как это является характерным для гемофилии. Для гемартроза характерно значительное увеличение объема сустава по сравнению с симметричным, ограничение движений в нем.
При пальпации общетерапевтической обращают внимание на наличие гемартрозов и гематом. Осуществляют пальпацию мягких тканей вокруг пораженного сустава (оценивают поверхность, плотность, наличие или отсутствие болевых ощущений, наличие уплотнения или мышечного напряжения, местной гипертермии). При гемартрозе характерно плотное, болезненное, напряженное образование в области сустава в большинстве случаев с наличием местной гипертермии.
При гематомах оценивают их размеры, консистенцию, наличие признаков сдавления окружающих органов и тканей.
ГОСТ P 52600.3—2008
При аускультации общетерапевтической обращают внимание на наличие тахикардии, что может свидетельствовать об анемии и снижении уровня гемоглобина вследствие длительного кровотечения или обширного кровоизлияния.
Измерение подвижности суставов проводят при гемартрозах. Оценивают степень ограничения подвижности сустава с помощью углометрии.
Рентгенографию суставов проводят при гемартрозах для определения органических изменений костных структур сустава, наличия или отсутствия жидкости в суставе.
Рентгенографию всего черепа в одной и более проекциях проводят при подозрении на перелом костей черепа при длительном кровотечении после черепно-мозговой травмы.
Ультразвуковое исследование суставов проводят при гемартрозе для определения объема излившейся крови, состояния синовиальной оболочки, признаков сдавления окружающих тканей.
Ультразвуковое исследование мягких тканей проводят при кровоизлияниях в мягкие ткани для определения распространенности гематомы, ее плотности, признаков сдавления окружающих тканей.
Прием (осмотр, консультация) врача-гематолога первичный проводят всем больным с повышенной кровоточивостью при снижении уровня факторов свертывания крови и удлинении АЧТВ.
Прием (осмотр, консультация) врача-стоматолога хирурга проводят при наличии кровотечения из слизистых полости рта и выявляют следующие изменения:
-локализация кровоточащего участка слизистой;
- интенсивность кровотечения;
- наличие подвижных зубов;
- наличие инфильтрата в окружающих зуб тканях.
Прием (осмотр, консультация) врача-уролога проводят в случае гематурии при подозрении на патологию мочевыделительной системы.
Для подтверждения гематурии проводят анализ мочи общий.
Обзорный снимок брюшной полости и органов малого таза, ультразвуковое исследование почек и мочевого пузыря проводят больным с гематурией для исключения патологии мочевыделительной системы.
Ультразвуковое исследование забрюшинного пространства и обзорный снимок органов брюшной полости и малого таза проводят больным с забрюшинной гематомой для определения ее размеров и локализации, а также выявления признаков сдавления органов брюшной полости и малого таза.
Взятие крови из периферической вены для исследования гемостаза проводят натощак, без использования шприца и с распущенным жгутом, лучше использовать вакуумные пробирки.
Активированное частичное тромбопластиновое время (АЧТВ) определяется для диагностики гемофилии. Оно показывает дефицит факторов XII, XI, IX (при уровне фактора 20 % и ниже) или VIII (30 % и ниже), а также наличие в плазме крови их ингибиторов. В этих случаях наблюдается удлинение АЧТВ. Исследование проводят каждому больному.
Определение активности факторов VIII и IX проводят тем больным, у которых выявлено удлинение активированного частичного тромбопластинового времени (АЧТВ). При уровне фактора VIII или IX до 1 % диагностируют тяжелую форму гемофилии, от 1 % до 5 % — средней тяжести, более 5 % — легкую форму гемофилии.
Исследование уровня факторов свертывания крови проводят для дифференциальной диагностики с другими видами наследственных коагулопатий и возможных сочетаний коагулопатий.
Исследование активности и свойств фактора Виллебранда в крови и исследование агрегации тромбоцитов проводят для дифференциальной диагностики с болезнью Виллебранда больным, у которых обнаружено снижение уровня фактора VIII.
Определение активности ингибиторов к факторам VIII и IX проводят в случаях, когда уровень дефицитного фактора ниже 1 % или клинические проявления гемофилии возникли у взрослого больного.
Исследование уровня общего гемоглобина, эритроцитов, лейкоцитов, тромбоцитов крови, подсчет лейкоцитарной формулы и скорости оседания эритроцитов проводят при длительном кровотечении для исключения анемии, тромбоцитопении у больного, а также при подозрении на наличие гнойных осложнений.
Прием (осмотр, консультация) врача-хирурга первичный проводят всем больным при наличии клинических проявлений желудочно-кишечного кровотечения и забрюшинной гематомы.
Прием (осмотр, консультация) врача-ортопеда первичный проводят при обширных гемартрозах, сопровождающихся признаками нарушений подвижности суставов, и при подозрении на внутрисуставные переломы.
11
Прием (осмотр, консультация) врача-невропатолога первичный проводят больным при наличии клинических признаков кровоизлияния в головной или спинной мозг или их последствий.
Эзофагогастродуоденоскопию проводят всем больным с желудочно-кишечным кровотечением.
Компьютерную томографию головы и магнитно-резонансную томографию центральной нервной системы и головного мозга проводят при подозрении на кровоизлияния в головной или спинной мозг.
Врач-гематолог после установления диагноза гемофилии оформляет паспорт больного гемофилией с указанием сведений о больном и выдает его больному на руки (приложение Л).
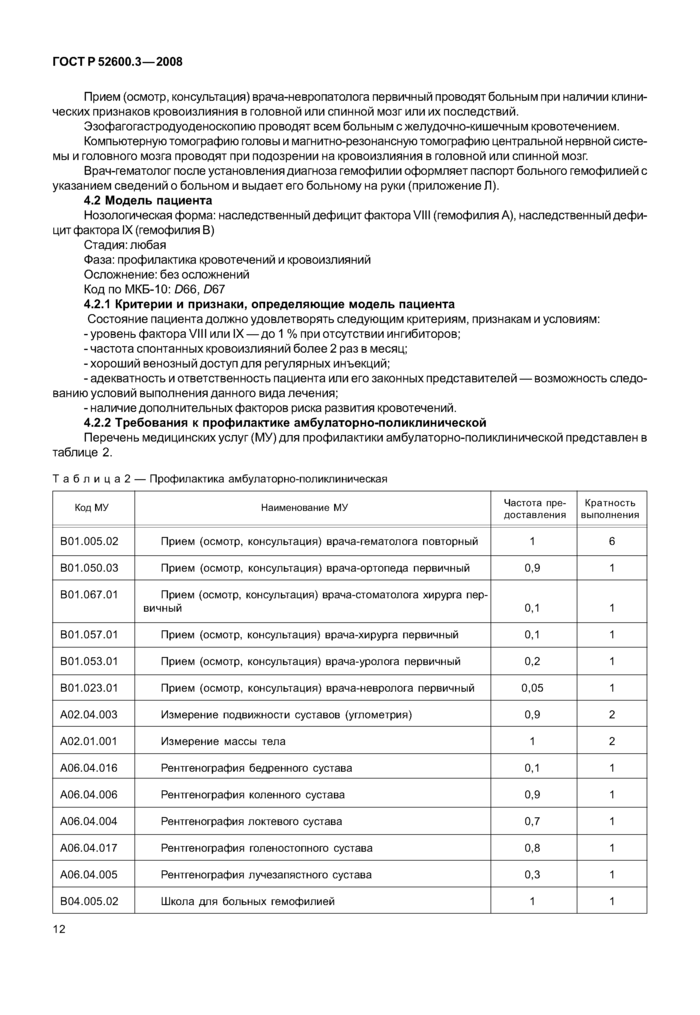
4.2 Модель пациента
Нозологическая форма: наследственный дефицит фактора VIII (гемофилия А), наследственный дефицит фактора IX (гемофилия В)
Стадия: любая
Фаза: профилактика кровотечений и кровоизлияний
Осложнение: без осложнений
Код по МКБ-10: D66, D67
4.2.1 Критерии и признаки, определяющие модель пациента
Состояние пациента должно удовлетворять следующим критериям, признакам и условиям:
-уровень фактора VIII или IX — до 1 % при отсутствии ингибиторов;
- частота спонтанных кровоизлияний более 2 раз в месяц;
- хороший венозный доступ для регулярных инъекций;
- адекватность и ответственность пациента или его законных представителей — возможность следованию условий выполнения данного вида лечения;
- наличие дополнительных факторов риска развития кровотечений.
4.2.2 Требования к профилактике амбулаторно-поликлинической
Перечень медицинских услуг (МУ) для профилактики амбулаторно-поликлинической представлен в таблице 2.
|
Таблица2 — Профилактика амбулаторно-поликлиническая | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
13 |
4.2.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
Прием (осмотр, консультация) врача-гематолога повторный проводят ежемесячно в первые полгода даже при отсутствии кровотечений (кровоизлияний).
При сборе жалоб больного лечащий врач выясняет эффективность проводимой терапии, выявляя следующие особенности:
-частоту возникновения кровоизлияний;
- наличие ятрогенных осложнений.
Прием (осмотр, консультация) врача-ортопеда, измерение подвижности сустава, рентгенография суставов, ультразвуковое исследование суставов проводят при возникновении кровоизлияния в сустав при проведении профилактики.
Прием (осмотр, консультация) врача-хирурга первичный, ультразвуковое исследование мягких тканей, забрюшинного пространства проводят при наличии обширных гематом, возникших на фоне профилактики, особенно в тех случаях, когда они вызывают сдавление окружающих тканей.
Прием (осмотр, консультация) врача-стоматолога хирурга проводят при наличии кровотечения из слизистых полости рта для выявления локализации кровоточащего участка слизистой, оценки интенсивности кровотечения.
Прием (осмотр, консультация) врача-уролога первичный проводят в случае возникновения гематурии на фоне профилактики. Для подтверждения гематурии проводят анализ мочи общий.
При подозрении на патологию мочевыделительной системы выполняют обзорный снимок брюшной полости и органов малого таза, ультразвуковое исследование почек и мочевого пузыря.
Прием (осмотр, консультация) врача-невропатолога первичный, компьютерную томографию головы или магнитно-резонансную томографию центральной нервной системы и головного мозга, рентгенографию всего черепа в одной и более проекциях проводят при возникновении у больного клинических признаков кровоизлияния в головной или спинной мозг и при черепно-мозговой травме.
Эзофагогастродуоденоскопию проводят всем больным с желудочно-кишечным кровотечением.
Взятие крови из периферической вены для исследования гемостаза проводят натощак, без использования шприца и с распущенным жгутом, лучше использовать вакуумные пробирки.
Исследование уровня общего гемоглобина, эритроцитов, лейкоцитов, тромбоцитов крови, подсчет лейкоцитарной формулы и скорости оседания эритроцитов проводят при возникновении массивного кровоизлияния для исключения анемии, тромбоцитопении у больного, а также при подозрении на наличие гнойных осложнений.
Определение активности факторов VIII и IX, активированного частичного тромбопластинового времени (АЧТВ) проводят для контроля за эффективностью терапии. Если уровень фактора VIII или IX в процессе лечения остается низким или не изменяется по сравнению с исходным, необходимо определение активности ингибиторов к факторам VIII и IX, а также исследование агрегации тромбоцитов, активности и свойств фактора Виллебранда, исследование уровня факторов свертывания крови.
Цель психологической адаптации заключается в убеждении пациента в том, что профилактика кровоизлияний позволяет полностью избежать гемофилической артропатии, предупредить геморрагические осложнения при травмах и вести активный образ жизни.
Школа для больных гемофилией проводится врачом-гематологом и средним медицинским персоналом (см. приложение Д).
Курс обучения самовведению факторов свертывания крови проводят в амбулаторных условиях с соблюдением всех мер асептики и антисептики. Целью курса является обучение пациента (или его родственников, законных представителей) правильной процедуре проведения внутривенной инъекции для инфузии фактора свертывания крови VIII или IX. Первое введение препарата проводится в присутствии медсестры.
По окончании обучения пациент или его родители (законные представители) подписывают добровольное информированное согласие на проведение профилактического лечения (приложения Е и Ж).
Внутривенное введение факторов свертывания крови VIII или IX осуществляется в амбулаторно-поликлинических учреждениях медицинскими работниками, специалистами скорой помощи, а в домашних условиях— самим пациентом или иными обученными лицами. При домашнем лечении необходимо при каждой инъекции заполнять «Протокол внутривенного введения факторов свертывания крови» (см. приложение К).
4.2.4 Требования к лекарственной помощи амбулаторно-поликлинической
Требования к лекарственной помощи амбулаторно-поликлинической представлены в таблице 3.
ГОСТ P 52600.3—2008
|
Таблица 3 — Лекарственная помощь амбулаторно-поликлиническая | ||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||
4.2.5 Характеристики алгоритмов и особенностей применения медикаментов
Средства, влияющие на кровь
Основным принципом лечения является трансформация тяжелой формы гемофилии в среднетяжелую и даже в легкую, для чего повышают содержание фактора VIII или IX до уровня более 2 % на момент следующего введения препарата. Это достигается периодически проводимой заместительной терапией, для чего используются: фактор свертывания крови VIII или октоког альфа при гемофилии А и фактор свертывания крови IX при гемофилии В для профилактики геморрагического синдрома (уровень убедительности доказательства А).
Первичная профилактика—длительное продолжающееся лечение применяется у детей с тяжелыми формами гемофилии А и В. Она может начинаться в возрасте от 1 до 2 лет до проявления клинических симптомов заболевания (первичная профилактика, детерминированная возрастом) или независимо от возраста у больных, имеющих не более чем одно суставное кровотечение (первичная профилактика, детерминированная первым кровотечением). Первичная профилактика назначается на срок не менее 6 мес с возможностью последующей пролонгации без ограничений.
Вторичную профилактику (перемежающую) назначают больным при частоте кровоизлияний более двух раз в месяц, особенно, при наличии очага хронического воспаления в пораженном суставе. Длительность лечения составляет не менее 6 мес до купирования кровоизлияний и редукции воспалительного процесса.
Факторы свертывания крови VIII или IX вводят в дозе 25 МЕ/кг массы тела, для поддержания уровня дефицитного фактора не менее 2 %. Кратность введения — три раза в неделю при гемофилии А и два раза в неделю при гемофилии В.
При гемофилии А вместо фактора свертывания крови VIII может быть использован октоког альфа в тех же дозах и по той же схеме лечения.
Особенности лечения у детей —лечение проводят по схеме лечения взрослых.
4.2.6 Требования к режиму труда, отдыха, лечения или реабилитации
Ограничение физических нагрузок в период появления геморрагического синдрома.
4.2.7 Требования к уходу за пациентом и вспомогательным процедурам
Специальные требования отсутствуют.
4.2.8 Требования к диетическим назначениям и ограничениям
Специальные требования отсутствуют.
4.2.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи
Информированное добровольное согласие пациент дает в письменном виде. Дополнительную информацию для пациента и членов его семьи см. в приложениях А и Б.
4.2.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, наряду с признаками гемофилии, медицинская помощь пациенту оказывается в соответствии с требованиями протокола ведения больных с выявленным заболеванием или синдромом.
15
ГОСТ Р 52600.3-2008Содержание
1 Область применения ....................................... 1
2 Нормативные ссылки ...................................... 1
3 Общие положения ........................................ 1
3.1 Классификация гемофилии (МКБ-10) 2
3.2 Клиническая картина ...................................... 3
3.3 Организация медицинской помощи ............................... 5
4 Характеристики требований .................................... 8
4.1 Модель пациента ........................................ 8
4.1.1 Критерии и признаки, определяющие модель пациента ................... 8
4.1.2 Требования к диагностике амбулаторно-поликлинической.................. 8
4.1.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 10
4.2 Модель пациента ....................................... 12
4.2.1 Критерии и признаки, определяющие модель пациента................... 12
4.2.2 Требования к профилактике амбулаторно-поликлинической.................. 12
4.2.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 14
4.2.4 Требования к лекарственной помощи амбулаторно-поликлинической............. 14
4.2.5 Характеристики алгоритмов и особенностей применения медикаментов............ 15
4.2.6 Требования к режиму труда, отдыха, лечения или реабилитации............... 15
4.2.7 Требования к уходу за пациентом и вспомогательным процедурам.............. 15
4.2.8 Требования к диетическим назначениям и ограничениям................... 15
4.2.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи....... 15
4.2.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола ......................................... 15
4.2.11 Возможные исходы и их характеристика.......................... 16
4.2.12 Стоимостные характеристики протокола........................... 16
4.3 Модель пациента........................................ 16
4.3.1 Критерии и признаки, определяющие модель пациента.................... 16
4.3.2 Требования к лечению амбулаторно-поликлиническому................... 16
4.3.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 18
4.3.4 Требования к лекарственной помощи амбулаторно-поликлинической............. 19
4.3.5 Характеристики алгоритмов и особенностей применения медикаментов в амбулаторно-поликлинических условиях ...................................... 20
4.3.6 Требования к режиму труда, отдыха, лечения или реабилитации............... 21
4.3.7 Требования к уходу за пациентом и вспомогательным процедурам.............. 21
4.3.8 Требования к диетическим назначениям и ограничениям................... 21
4.3.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи....... 21
4.3.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола......................................... 21
4.3.11 Возможные исходы и их характеристика.......................... 21
4.3.12 Стоимостные характеристики протокола........................... 22
4.4 Модель пациента........................................ 22
4.4.1 Критерии и признаки, определяющие модель пациента................... 22
4.4.2 Требования к лечению стационарному............................ 22
4.4.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 24
4.4.4 Требования к лекарственной помощи стационарной..................... 25
4.4.5 Характеристики алгоритмов и особенностей применения медикаментов............ 25
4.4.6 Требования к режиму труда, отдыха, лечения или реабилитации............... 26
4.4.7 Требования к уходу за пациентом и вспомогательным процедурам.............. 26
4.4.8 Требования к диетическим назначениям и ограничениям................... 26
4.4.9 Особенности информированного добровольного согласия пациента при выполнении протокола ведения больных и дополнительная информация для пациента и членов его семьи....... 26
4.2.11 Возможные исходы и их характеристика
Возможные исходы гемофилии при модели 2 и их характеристика представлены в таблице 4.
|
Таблица 4 — Возможные исходы гемофилии при модели 2 и их характеристика | ||||||||||||||||||||
|
4.2.12 Стоимостные характеристики протокола
Стоимостные характеристики определяют согласно требованиям нормативных документов.
4.3 Модель пациента
Нозологическая форма: наследственный дефицит фактора VIII (гемофилия А), наследственный дефицит фактора IX (гемофилия В)
Стадия: любая
Фаза: кровотечение или кровоизлияние любой локализации Осложнение: без осложнений Код по МКБ-10: D66, D67
4.3.1 Критерии и признаки, определяющие модель пациента
Состояние пациента должно удовлетворять следующим критериям, признакам и условиям:
- кровотечение или кровоизлияние любой локализации;
-отсутствие ингибиторов кфактору VIII или IX;
- подготовка к малоинвазивным хирургическим вмешательствам.
4.3.2 Требования к лечению амбулаторно-поликлиническому
Перечень медицинских услуг (МУ) для лечения амбулаторно-поликлинического представлен в таблице 5.
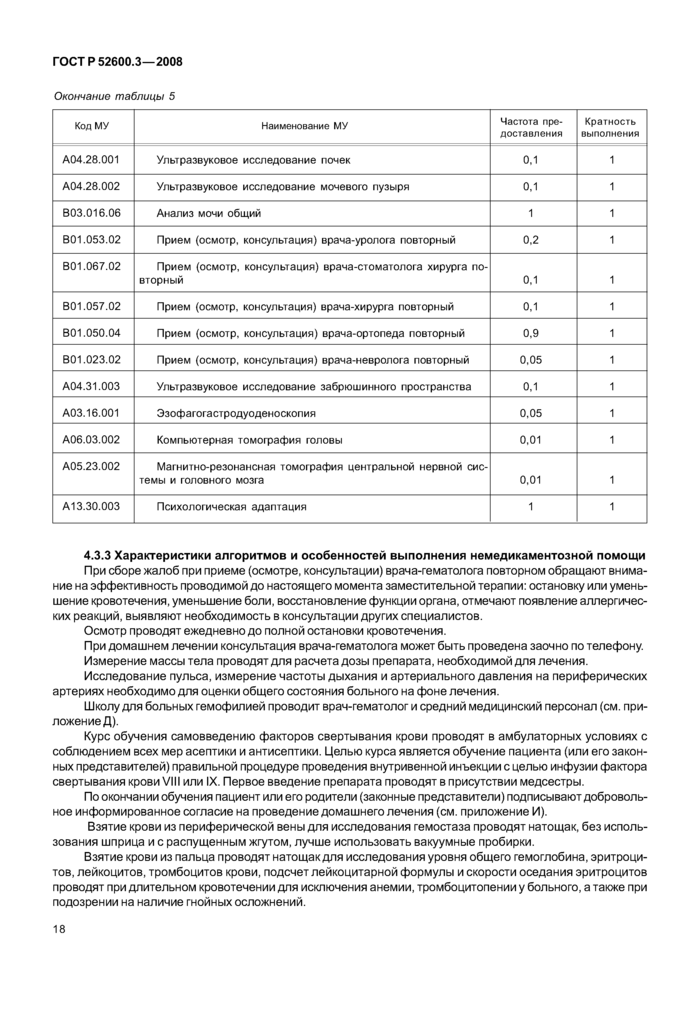
|
Таблица 5 — Лечение амбулаторно-поликлиническое | ||||||||||||||||||||||||
|
4.4.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола .......................................... 26
4.4.11 Возможные исходы и их характеристика........................... 26
4.4.12 Стоимостные характеристики протокола........................... 27
4.5 Модель пациента........................................ 27
4.5.1 Критерии и признаки, определяющие модель пациента................... 27
4.5.2 Требования к лечению амбулаторно-поликлиническому................... 27
4.5.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 28
4.5.4 Требования к лекарственной помощи амбулаторно-поликлинической............. 30
4.5.5 Характеристики алгоритмов и особенностей применения медикаментов............ 30
4.5.6 Требования к режиму труда, отдыха, лечения или реабилитации................ 31
4.5.7 Требования к уходу за пациентом и вспомогательным процедурам.............. 32
4.5.8 Требования к диетическим назначениям и ограничениям................... 32
4.5.9 Особенности информированного добровольного согласия пациента при выполнении протокола
ведения больных и дополнительная информация для пациента и членов его семьи........ 32
4.5.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола .......................................... 32
4.5.11 Возможные исходы и их характеристика........................... 32
4.5.12 Стоимостные характеристики протокола........................... 32
4.6 Модель пациента........................................ 32
4.6.1 Критерии и признаки, определяющие модель пациента................... 32
4.6.2 Требования к лечению стационарному............................ 33
4.6.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи .... 34
4.6.4 Требования к лекарственной помощи стационарной..................... 36
4.6.5 Характеристики алгоритмов и особенностей применения медикаментов............ 36
4.6.6 Требования к режиму труда, отдыха, лечения или реабилитации............... 37
4.6.7 Требования к уходу за пациентом и вспомогательным процедурам.............. 37
4.6.8 Требования к диетическим назначениям и ограничениям................... 37
4.6.9 Особенности информированного добровольного согласия пациента при выполнении протокола
ведения больных и дополнительная информация для пациента и членов его семьи......... 37
4.6.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола........................................... 37
4.6.11 Возможные исходы и их характеристика........................... 37
4.6.12 Стоимостные характеристики протокола........................... 38
4.7 Модель пациента........................................ 38
4.7.1 Критерии и признаки, определяющие модель пациента ................... 38
4.7.2 Требования к лечению амбулаторно-поликлиническому ................... 38
4.7.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . ... 40
4.7.4 Требования к лекарственной помощи амбулаторно-поликлинической............. 42
4.7.5 Характеристики алгоритмов и особенностей применения медикаментов............ 43
4.7.6 Требования к режиму труда, отдыха, лечения или реабилитации............... 44
4.7.7 Требования к уходу за пациентом и вспомогательным процедурам............. 44
4.7.8 Требования к диетическим назначениям и ограничениям................... 44
4.7.9 Особенности информированного добровольного согласия пациента при выполнении протокола
ведения больных и дополнительная информация для пациента и членов его семьи......... 44
4.7.10 Правила изменения требований при выполнении протокола и прекращение действия требований протокола .......................................... 44
4.7.11 Возможные исходы и их характеристика.......................... 44
4.7.12 Стоимостные характеристики протокола.......................... 45
5 Графическое, схематическое и табличное представления протокола............... 45
6 Мониторирование протокола.................................... 45
6.1 Критерии и методология мониторинга и оценки эффективности выполнения протокола...... 45
6.2 Принципы рандомизации .................................... 45
6.3 Порядок оценки и документирования побочных эффектов и развития осложнения........ 45
6.4 Промежуточная оценка и внесение изменений в протокол.................... 45
ГОСТ P 52600.3—2008
6.5 Порядок исключения пациента из мониторинга.......................... 45
6.6 Параметры оценки качества жизни при выполнении протокола.................. 45
6.7 Оценка стоимости выполнения протокола и соотношения «цена—качество» ........... 46
6.8 Сравнение результатов...................................... 46
6.9 Порядок формирования отчета ................................ 46
Приложение А (справочное) Памятка больному гемофилией .................... 47
Приложение Б (справочное) Памятка для родителей (законных представителей) ребенка, больного
гемофилией............................................ 48
Приложение В (справочное) Формы карты пациента и заключения о мониторировании....... 49
Приложение Г (справочное) Анкета пациента............................ 55
Приложение Д (справочное) Обучение больных гемофилией .................... 61
Приложение Е (справочное) Информированное согласие больного на проведение профилактического
лечения.............................................. 71
Приложение Ж (справочное) Добровольное информированное согласие родителей (законных представителей ребенка на проведение профилактического лечения................... 72
Приложение И (справочное) Добровольное информированное согласие больного на проведение домашнего лечения ......................................... 73
Приложение К (справочное) Протокол внутривенного введения факторов свертывания крови .... 74
Приложение Л (справочное) Паспорт больного гемофилией..................... 75
Библиография ........................................... 76
V
НАЦИОНАЛЬНЫЙ СТАНДАРТ РОССИЙСКОЙ ФЕДЕРАЦИИ
Протокол ведения больных ГЕМОФИЛИЯ
(НАСЛЕДСТВЕННЫЙ ДЕФИЦИТ ФАКТОРА VIII, НАСЛЕДСТВЕННЫЙ ДЕФИЦИТ ФАКТОРА IX)
Protocol for patient’s management. Hemophilia
Дата введения — 2010—01—01
1 Область применения
Настоящий стандарт устанавливает виды, объем и показатели качества медицинской помощи гражданам при гемофилии (наследственном дефиците фактора VIII, наследственном дефиците фактора IX), (далее— гемофилия).
Настоящий стандарт предназначен для применения медицинскими организациями и учреждениями федеральных, территориальных и муниципальных органов управления здравоохранением, систем обязательного и добровольного медицинского страхования, другими медицинскими организациями различных организационно-правовых форм деятельности, направленной на оказание медицинской помощи.
2 Нормативные ссылки
В настоящем стандарте использована нормативная ссылка на следующий стандарт:
ГОСТ Р 52600.0 —2006 Протоколы ведения больных. Общие положения
Примечание — При пользовании настоящим стандартом целесообразно проверить действие ссылочных стандартов в информационной системе общего пользования — на официальном сайте Федерального агентства по техническому регулированию и метрологии в сети Интернет или по ежегодно издаваемому информационному указателю «Национальные стандарты», который опубликован по состоянию на 1 января текущего года, и по соответствующим ежемесячно издаваемым информационным указателям, опубликованным в текущем году. Если ссылочный стандарт заменен (изменен), то при пользовании настоящим стандартом следует руководствоваться заменяющим (измененным) стандартом. Если ссылочный стандарт отменен без замены, то положение, в котором дана ссылка на него, применяется в части, не затрагивающей эту ссылку.
3 Общие положения
Протокол ведения больных «Гемофилия (наследственный дефицит фактора VIII, наследственный дефицит фактора IX)» разработан для решения следующих задач:
- определения спектра диагностических и лечебных услуг, оказываемых больным гемофилией;
- установления единых требований к порядку диагностики и лечения больных гемофилией;
- определения алгоритмов диагностики и лечения гемофилии;
- унификации расчетов стоимости медицинской помощи, разработки базовых программ обязательного медицинского страхования и тарифов на медицинские услуги и оптимизации системы взаиморасчетов между медицинскими организациями и учреждениями за оказанную больным гемофилией медицинскую помощь;
- формирования лицензионных требований и условий осуществления медицинской деятельности;
- осуществления контроля объемов, доступности и качества медицинской помощи, оказываемой пациенту с гемофилией в медицинской организации или на дому.
Издание официальное
В настоящем протоколе используется унифицированная шкала оценки убедительности доказательств применения медицинских технологий и данных в соответствии с ГОСТ Р 52600.0 (см. приложение А).
Гемофилия представляет собой наследственное заболевание системы гемостаза, характеризующееся снижением или нарушением синтеза факторов свертывания крови VIII или IX.
3.1 Классификация гемофилии (МКБ-10)
Код D66. Наследственный дефицит фактора VIII (Гемофилия А).
Код D67. Наследственный дефицит фактора IX (Гемофилия В) [1].
Болезнь Виллебранда не включена в настоящий протокол, так как заболевание имеет особенности клинического течения, диагностики и лечения, регламентированные отдельным протоколом ведения больных.
Распространенность гемофилии А составляет 1:10000, гемофилии В — 1:30000 — 50000 жителей мужского пола. Гемофилия наследуется по рецессивному признаку, сцепленному с половой Х-хромосо-мой, при этом наследуются один и тот же тип гемофилии и одинаковая тяжесть заболевания. В общей популяции больных гемофилией 30 % — 40 % случаев приходится на спорадическую гемофилию, которая обусловлена патологической мутацией гена.
Около 70 % больных страдают тяжелыми и среднетяжелыми формами течения гемофилии, при которых поражения опорно-двигательного аппарата носят прогрессирующий характер и служат основной причиной ранней инвалидизации.
К настоящему времени картированы гены, контролирующие синтез факторов VIII и IX и отвечающие за развитие гемофилии. Ген, кодирующий синтез фактора VIII (186 тыс. пар нуклеотид), расположен на длинном плече Х-хромосомы в локусе Xq 28 и состоит из 26 экзонов и 25 нитронов, содержит 2332 аминокислоты. Ген фактора IX (34 тыс. пар нуклеотид) расположен в локусе Xq 27 длинного плеча Х-хромосомы и состоит из 8 экзонов.
Активность факторов VIII и IX варьирует в общей популяции от 50 % до 200 %. Тяжесть клинического течения заболевания зависит от уровня фактора VIII или IX, что позволяет классифицировать заболевание следующим образом: легкая форма—уровень фактора более 5 %, отличается редкими и менее интенсивными кровотечениями. Клиническая симптоматика проявляется в школьном возрасте, после травмы или операции; среднетяжелая форма—уровень фактора от 1 % до 5 %. Характеризуется проявлением болезни в дошкольном возрасте (4 — 6 лет) и позже, с умеренно выраженным геморрагическим синдромом, с кровоизлияниями в суставы, мышцы, гематурией, все перечисленные симптомы наблюдаются значительно реже, чем при тяжелой форме, обострения геморрагического синдрома отмечаются 2 — 3 раза в год; тяжелая форма — уровень фактора не превышает 1 %. Геморрагический синдром проявляется в раннем детском возрасте и характеризуется частыми посттравматическими и спонтанными кровоизлияниями в суставы, мышцы, внутренние органы. У некоторых больных сразу после рождения отмечают кефалогемато-му, мелену, длительное кровотечение из пуповины. В последующем — продолжительные отсроченные кровотечения при прорезывании и смене молочных зубов.
Появление ингибиторов (антител) к факторам свертывания VIII или IX—одно из самых тяжелых осложнений заместительной терапии у больных гемофилией. Под действием ингибитора экзогенный фактор VIII быстро теряет прокоагулянтную активность, стимулирует дополнительную продукцию антител — повышается титр и активность ингибитора в циркулирующей крови. Кровотечение приобретает неконтролируемый характер.
Антитела к фактору VIII появляются значительно чаще—у 10 %—35 %, чем кфакгору IX—у 3 %—5 % больных, получающих лечение препаратами факторов свертывания в основном в детском возрасте (от 3 до 6 лет). Антитела появляются преимущественно в первые два года лечения, в последующем вероятность появления антител, ингибирующих препараты факторов свертывания крови, значительно уменьшается. Наличие ингибитора вызывает определенную инверсию в течении заболевания, усугубляя его тяжесть, в частности малую эффективность гемостатической терапии препаратами факторов свертывания VIII или IX.
Антитела к факторам свертывания крови появляются не только у больных гемофилией. Они могут образовываться у людей, ранее не страдавших этим геморрагическим диатезом. Их появление отмечают у лиц зрелого возраста, включая беременныхженщин, редко у пожилых людей без очевидных заболеваний, чаще у пациентов с различными иммунными системными заболеваниями, такими, как системная красная волчанка, ревматоидный артрит, региональный энтерит и др. Такая форма заболевания называется приобретенной иммунной (аутоиммунной) гемофилией, и ее лечение сводится в первую очередь к интенсивной терапии основного заболевания.
ГОСТ P 52600.3—2008
Природа и степень кровоточивости отличаются у пациентов с приобретенной и врожденной формами гемофилии. У больных с врожденным геморрагическим диатезом отмечают преимущественно кровоизлияния в суставы, мышцы и другие мягкие ткани. В противоположность этому, у больных со спонтанно развившимся ингибитором гемартрозы отмечают редко, характерно появление спонтанных гематом, тяжелой гематурии, ретрофарингеальных и ретроперитонеальных гематом, кровоизлияний в мозг.
Принципы лечения геморрагического синдрома у больных с врожденной гемофилией, осложненной ингибитором, и аутоиммунной гемофилией не отличаются друг от друга, но существенно отличаются от лечения классической гемофилии без ингибитора.
3.2 Клиническая картина
Клиническая картина при гемофилии характеризуется гематомным типом кровоточивости — развитием гематом или кровотечений. Наиболее характерным и специфическим симптомом являются кровоизлияния в крупные суставы — гемартрозы. Отмечаются частые внутримышечные и забрюшинные гематомы, длительные кровотечения при травмах, удалении зубов, операциях. Реже отмечаются кровоизлияния в органы брюшной полости, желудочно-кишечные кровотечения, гематурия, внутричерепные геморрагии.
В первые годы жизни часто бывают кровотечения из слизистых оболочек полости рта, носовые кровотечения, синяки на коже. Более тяжелое течение геморрагического диатеза отмечается в периоды или вскоре после перенесенных инфекционных заболеваний. Наиболее вероятным пусковым механизмом кровотечения на фоне инфекции является нарушение проницаемости сосудов. Вследствие этого возникают самопроизвольные кровотечения диапедезноготипа.
Гемартрозы крупных суставов появляются тем раньше, чем тяжелее форма гемофилии. Из общего числа кровоизлияний гемартрозы составляют от 70 % до 80 %, гематомы—от 10 % до 20 %, кровоизлияния в центральную нервную систему — менее 5 %, гематурия — от 14 % до 20 %, желудочно-кишечные кровотечения — около 8 %.
Гемартроз — самое частое и наиболее специфичное проявление гемофилии. Чаще всего первые гемартрозы возникают в возрасте 1—8 лет и являются следствием травмы. Острый гемартроз сопровождается болевым синдромом, обусловленным повышением внутрисуставного давления. Сустав увеличен в объеме, кожа над ним гиперемирована и горячая на ощупь. При больших кровоизлияниях может определяться флюктуация. Если гемартроз возник после травмы, необходимо исключить дополнительные повреждения (внутрисуставной перелом, отрыв мыщелка, ущемление тканей).
Течение гемофилической артропатии включает в себя три фазы:
-острое кровоизлияние в полость сустава, выраженный болевой синдром, ограничение движений, костные изменения на рентгенограммах не выявляются;
- синовит, патологические изменения синовиальной оболочки, суставного хряща;
- формирование деформирующего остеоартроза и контрактур.
При тяжелой форме гемофилии большинство гемартрозов не связано с физическими нагрузками и травмами и возникают самопроизвольно. При гемофилии средней степени тяжести гемартрозы возникают обычно после травмы, но могут развиваться и спонтанно. При легкой форме гемофилии гемартрозы обычно развиваются на фоне серьезных ушибов и травм. Рецидивирующие гемартрозы вызывают хронический синовит и хронические геморрагически-деструктивные остеоартрозы.
На стадии синовита синовиальная оболочка гипертрофируется и становится основным источником кровоизлияния в сустав. При остром синовите гемартрозы могут следовать один за другим, несмотря на трансфузии дефицитных факторов, что связано с воспалительным процессом в синовиальной оболочке. При этом у больных часто (4—5 раз в месяц) возникают сильные суставные боли, которые носят непродолжительный характер. При хроническом синовите боли в суставе могут отсутствовать, поскольку разрушена капсула сустава, но сустав остается постоянно увеличенным в объеме.
Деформирующий остеоартроз формируется у больных на поздних стадиях патологического процесса, когда происходит фиброзное перерождение синовиальной оболочки. Экссудат в суставе больше не накапливается. Обострения гемартрозов отмечаются реже, подвижность в суставе прогрессивно уменьшается. В малоподвижных коленных суставах кровоизлияния в виде отдельных, окруженных фиброзной капсулой кист, локализуются в верхнем и боковых заворотах, в области межмыщелковой ямки, а иногда и в толще гипертрофированной капсулы. Кистозные изменения приводят к повреждению костных структур и дальнейшему прогрессированию патологического процесса.
На основании клинико-рентгенологических данных геморрагически-деструктивные остеоартрозы подразделяют на пять стадий.
з
Стадия I, ранняя, характеризуется увеличением объема сустава, расширением суставной щели за счет кровоизлияния. На рентгенограмме могут обнаруживаться утолщение и уплотнение суставной капсулы, умеренный остеопороз. Функция сустава при отсутствии кровоизлияния вне обострения не нарушена.
Стадия II характеризуется умеренным сужением суставной щели без нарушения конгруэнтности суставных поверхностей. Нарастают признаки остеопороза. Появляется субхондральный склероз. Происходит дальнейшее уплотнение периартикулярной ткани.
Стадия III характеризуется появлением краевых узур, деструкцией хрящевой ткани с образованием кист. Остеопороз более выражен. Суставная щель сужена, местами нарушена конгруэнтность суставных поверхностей. В коленном суставе отмечается характерное изменение надколенника — квадратная форма его нижнего полюса и увеличение переднезаднего размера. Функция сустава умеренно снижена, незначительно ограничены движения, наблюдается атрофия мышц.
Стадия IV, при которой суставы резко деформированы, суставные поверхности уплощены, эпифизы расширены за счет гиперостозов, диафизы уменьшены, суставная щель резко сужена. Внутрисуставные хрящи разрушены. Выраженная атрофия мышц. Объем движений значительно ограничен. Выслушивается внутрисуставная крепитация при движении. Функция сустава значительно нарушена.
Стадия V характеризуется полной потерей функции сустава. Суставная щель плохо контурируется на рентгенограмме, часто заращена соединительной тканью. Выражен склероз субхондральных отделов кости, сочетающийся со значительной узурацией и кистозом эпифизов. Происходит формирование костного анкилоза.
Деформирующие остеоартрозы оказывают влияние на динамику всего опорно-двигательного аппарата: происходит изменение осанки больного, искривление позвоночника и таза, развиваются гипотрофия мышц и остеопороз. Длительная неправильная установка стопы способствует вальгусной деформации коленного сустава и образованию стойкой контрактуры в голеностопном суставе по типу «конской стопы».
При использовании костылей отмечаются кровоизлияния в суставы верхних конечностей. Глубокие изменения костно-суставной системы обусловливают наступление инвалидности уже в детском возрасте.
Вторичный ревматоидный синдром (синдром Баркагана — Егоровой) наслаивается на предшествующие гемартрозы и свойственные гемофилии деструктивные процессы в суставах. Этот синдром сопровождается хроническим воспалительным процессом в мелких суставах кистей и стоп с последующей их деформацией. Отмечается скованность, персистирующая боль в суставах. У большинства больных синдром появляется в возрасте старше 14 лет. С возрастом тяжесть поражения суставов прогрессирует, что приводит к ограничению двигательной функции, формированию контрактур и анкилозов.
Гематомы — кровоизлияния в мышечные ткани, наиболее часто локализуются в области мышц, несущих на себе наибольшую статическую нагрузку (подвздошно-поясничная область, четырехглавая мышца бедра, трехглавая мышца голени). Обширные гематомы могут достигать громадных размеров, вызывать анемию у больного. Кроме того, большие гематомы сопровождаются компрессией окружающих тканей. Гематомы, оказывая давление на нервные стволы или мышцы, вызывают нарушение чувствительности, атрофию мышц и контрактуры.
Возможны патологические переломы длинных трубчатых костей вследствие атрофических и кистозных изменений, которые также сопровождаются обширными расслаивающими гематомами. При кровоизлияниях в область подвздошной мышцы формируется сгибательная контрактура бедра. Обширные кровоизлияния в мягкие ткани подчелюстной области, шеи, зева и глотки создают опасность стенозирования верхних дыхательных путей и асфиксии.
При адекватном интенсивном лечении гематомы полностью рассасываются у большинства больных. В отдельных случаях гематомы могут трансформироваться в гемофилические псевдоопухоли. В этих случаях проводится хирургическое лечение.
Гематурия может возникать спонтанно или в связи с травмами поясничной области. Гематурия может сопровождаться дизурическими явлениями, приступами почечной колики, обусловленными образованием сгустков крови в мочевыводящих путях. На основании исследования почек у больных гемофилией могут быть обнаружены такие нефрологические нарушения, как почечный капиллярный некроз, гидронефроз, пиелонефрит. Макрогематурия у больных гемофилией обусловлена образованием конкрементов в мочевом пузыре, пиелоэктазией, гидронефрозом. Однако не всегда удается обнаружить причину гематурии. Она может быть иногда единственным симптомом начальной стадии гидронефроза, возникая вследствие внезапного и быстрого снижения внутрилоханочного давления. Особенно тяжело гематурия протекает у больных с ингибиторной формой гемофилии. Диагностика причин гематурии у больных гемофилией позволяет определить тактику дальнейшей терапии, как консервативной, так и оперативной.
4
ГОСТ P 52600.3—2008
Желудочно-кишечные кровотечения у больных гемофилией не являются преобладающей формой кровоточивости. Профузные желудочно-кишечные кровотечения при гемофилии бывают спонтанными. Они могут быть вызваны приемом ацетилсалициловой кислоты, других нестероидных противовоспалительных средств. Кроме того, источником кровотечения являются латентные язвы желудка и двенадцатиперстной кишки, также эрозивные гастриты, геморроидальные узлы.
Кровоизлияния в брыжейку и сальник могут имитировать острые хирургические заболевания органов брюшной полости (острый аппендицит, кишечную непроходимость и др.).
Кровоизлияния в головной и спинной мозг и их оболочки при гемофилии возникают в связи с травмой. В отдельных случаях причиной таких кровоизлияний может быть гипертонический криз или прием препаратов, значительно нарушающих гемостатическую функцию тромбоцитов (ацетилсалициловая кислота, бута-дион и др.).
Появление очаговой симптоматики у больного гемофилией, перенесшего травму головы, требует экстренного назначения антигемофильных препаратов, дальнейшего лечения в условиях стационара под наблюдением невропатолога. Любой больной гемофилией с симптоматикой, свидетельствующей о возможном кровоизлиянии в головной или спинной мозг, включая сонливость или необычную головную боль, требует экстренной госпитализации.
У больных гемофилией могут наблюдаться длительные кровотечения при травмах и операциях. Наиболее опасными являются рваные раны. Кровотечения после повреждения мягких тканей часто возникают не сразу, а через некоторое время (через 1 — 5 ч). Все хирургические вмешательства у больных гемофилией, включая диагностические инвазивные процедуры (пункционная биопсия), проводятся с применением гемостатической терапии препаратами факторов свертывания VIII или IX. Удаление до трех зубов, кроме моляров, проводится в амбулаторных условиях на фоне гемостатической терапии. Множественное или технически сложное удаление зубов осуществляется в стационарных условиях. У больных гемофилией, осложненной наличием ингибиторов, удаление зубов проводится в условиях стационара, одномоментно удаляется не более одного зуба. В связи с повышенным риском любой местной анестезии рекомендовано применение общей анестезии.
Подозрение на гемофилию и необходимость ее диагностики возникает при любом длительном кровотечении, независимо от его локализации (из пуповины и при кефалогематомах у новорожденных, при удалении зубов и оперативных вмешательствах у взрослых).
Диагноз гемофилия устанавливается на основании соответствующих клинических проявлений, генеалогических данных, результатов исследования показателей гемостаза:
- удлинение активированного частичного (парциального) тромбопластинового времени (АЧТВ);
- снижение прокоагулянтной активности факторов свертывания VIII и IX ниже 50 %.
3.3 Организация медицинской помощи
Оказание помощи больным гемофилией осуществляется врачами-гематологами.
Амбулаторно-поликлиническая помощь включает в себя выявление, диагностику, лечение и последующее диспансерное наблюдение пациентов, а также медико-генетическое консультирование по предупреждению новых случаев заболевания в семьях больных. Внутривенное введение факторов свертывания крови VIII или октоког альфа, факторов свертывания крови IX осуществляется в амбулаторно-поликлинических учреждениях медицинскими работниками, специалистами скорой помощи, а в домашних условиях — самим пациентом или иными лицами, прошедшими предварительное обучение. Самостоятельное введение гемостатических препаратов возможно после обучения больного и его родителей (законных представителей) методам терапии и контроля за ее эффективностью в условиях школы больных гемофилией. На каждого пациента оформляют паспорт больного гемофилией (приложение Л).
Стационарное лечение больных гемофилией осуществляется в хирургических, специализированных ортопедических отделениях гематологических центров и многопрофильных больниц, а также в профильных отделениях больниц в зависимости от вида клинических проявлений гемофилии.
Экстренная госпитализация больных с кровоизлияниями в жизненно важные органы (травмы головы, кровоизлияния в головной и спинной мозг, травмы в области спины, шеи, желудочно-кишечные кровотечения, забрюшинные гематомы, массивная гематурия, острая хирургическая патология: острый аппендицит, прободная язва, перитонит, разрыв селезенки и др.) осуществляется в профильные отделения больниц, имеющих возможность консультации гематолога, проведения заместительной терапии и необходимых исследований.
Инструментальные инвазивные исследования можно проводить лишь при обеспечении уровня факторов свертывания VIII и IX в крови пациента не ниже 50 %.
5