ГОСТ Р 52600.7-2008
Протокол ведения больных. Частичное отсутствие зубов. (Частичная вторичная адентия)
Купить ГОСТ Р 52600.7-2008 — бумажный документ с голограммой и синими печатями. подробнее
Распространяем нормативную документацию с 1999 года. Пробиваем чеки, платим налоги, принимаем к оплате все законные формы платежей без дополнительных процентов. Наши клиенты защищены Законом. ООО "ЦНТИ Нормоконтроль"
Наши цены ниже, чем в других местах, потому что мы работаем напрямую с поставщиками документов.
Способы доставки
- Срочная курьерская доставка (1-3 дня)
- Курьерская доставка (7 дней)
- Самовывоз из московского офиса
- Почта РФ
Устанавливает виды, объем и показатели качества медицинской помощи гражданам при частичном отсутствии зубов (частичной вторичной адентии). Стандарт предназначен для применения медицинскими организациями и учреждениями федеральных, территориальных и муниципальных органов управления здравоохранением, систем обязательного и добровольного медицинского страхования, другими медицинскими организациями различных организационно-правовых форм деятельности, направленной на оказание медицинской помощи.
Приказом Федерального агентства по техническому регулированию и метрологии от 31 декабря 2008 г. № 4196 перенесен срок введения с 01.09.2009 на 1 января 2010 г.
Оглавление
1 Область применения
2 Нормативные ссылки
3 Общие положения
3.1 Классификация частичного отсутствия зубов (частичной вторичной адентии)
3.2 Общие подходы к диагностике частичного отсутствия зубов (частичной вторичной адентии)
3.3 Общие подходы к лечению частичного отсутствия зубов (частичной вторичной адентии)
3.4 Организация медицинской помощи пациентам с частичным отсутствием зубов (частичной вторичной адентией)
4 Характеристика требований протокола
4.1 Модель пациента
4.1.1 Критерии и признаки, определяющие модель пациента
4.1.2 Требования к диагностике амбулаторно-поликлинической
4.1.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.1.4 Требования к лечению амбулаторно-поликлиническому
4.1.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.1.6 Требования к лекарственной помощи амбулаторно-поликлинической
4.1.7 Характеристики алгоритмов и особенностей применения медикаментов
4.1.8 Требования к режиму труда, отдыха, лечения и реабилитации
4.1.9 Требования к уходу за пациентом и вспомогательным процедурам
4.1.10 Требования к диетическим назначением и ограничениям
4.1.11 Особенности информированного добровольного согласия пациента при выполнении протокола и дополнительная информация для пациента и членов его семьи
4.1.12 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.1.13 Возможные исходы и их характеристики
4.1.14 Стоимостные характеристики протокола
4.2 Модель пациента
4.2.1 Критерии и признаки, определяющие модель пациента
4.2.2 Требования к диагностике амбулаторно-поликлинической
4.2.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.2.4 Требования к лечению амбулаторно-поликлиническому
4.2.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.2.6 Требования к лекарственной помощи амбулаторно-поликлинической
4.2.7 Характеристики алгоритмов и особенностей применения медикаментов
4.2.8 Требования к режиму труда, отдыха, лечения и реабилитации
4.2.9 Требования к уходу за пациентом и вспомогательным процедурам
4.2.10 Требования к диетическим назначениям и ограничениям
4.2.11 Особенности информированного добровольного согласия пациента при выполнении протокола и дополнительная информация для пациента и членов его семьи
4.2.12 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.2.13 Возможные исходы и их характеристики
4.2.14 Стоимостные характеристики протокола
4.3 Модель пациента
4.3.1 Критерии и признаки, определяющие модель пациента
4.3.2 Требования к диагностике амбулаторно-поликлинической
4.3.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.3.4 Требования к лечению амбулаторно-поликлиническому
4.3.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
4.3.6 Требования к лекарственной помощи амбулаторно-поликлинической
4.3.7 Характеристики алгоритмов и особенностей применения медикаментов
4.3.8 Требования режиму труда, отдыха, лечения и реабилитации
4.3.9 Требования к уходу за пациентом и вспомогательным процедурам
4.3.10 Требования к диетическим назначениям и ограничениям
4.3.11 Особенности информированного добровольного согласия пациента при выполнении протокола и дополнительная информация для пациента и членов его семьи
4.3.12 Правила изменения требований при выполнении протокола и прекращение действия требований протокола
4.3.13 Возможные исходы и их характеристики
4.3.14 Стоимостные характеристики протокола
5 Графическое, схематическое и табличное представление протокола
6 Мониторирование
6.1 Критерии и методология мониторинга и оценки эффективности выполнения протокола
6.2 Принципы рандомизации
6.3 Порядок оценки и документирования побочных эффектов и развития осложнений
6.4 Промежуточная оценка и внесение изменений в протокол
6.5 Параметры оценки качества жизни при выполнении протокола
6.6 Оценка стоимости выполнения протокола и цены качества
6.7 Сравнение результатов
6.8 Порядок формирования отчета и его форма
Приложение А (справочное) Унифицированная шкала оценки убедительности доказательств целесообразности применения медицинских технологий
Приложение Б (справочное) Выбор ортопедических конструкций при частичной вторичной адентии с концевыми дефектами
Приложение В (справочное) Дополнительная информация для пациента
Приложение Г (справочное) Выбор ортопедических конструкций при частичной вторичной адентии с включенными дефектами
Приложение Д (справочное) Выбор ортопедических конструкций при лечении сочетанных дефектов зубного ряда
Приложение Е (справочное) Форма карты пациента
Приложение Ж (справочное) Анкета пациента
Приложение И (справочное) Рекомендуемые пограничные дозы местных анестетиков при разовой инфильтрационной анестезии
Приложение К (справочное) Перечень стоматологических материалов и инструментов, необходимых для работы врача
Приложение Л (справочное) Форма добровольного информированного согласия пациента при выполнении протокола
Библиография
| Дата введения | 01.01.2010 |
|---|---|
| Добавлен в базу | 01.09.2013 |
| Завершение срока действия | 01.01.2010 |
| Актуализация | 01.01.2021 |
Этот ГОСТ находится в:
- Раздел Экология
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел 11.160 Первая помощь
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел Электроэнергия
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел 11.160 Первая помощь
- Раздел 11 ЗДРАВООХРАНЕНИЕ
Организации:
| 18.12.2008 | Утвержден | Федеральное агентство по техническому регулированию и метрологии | 465-ст |
|---|---|---|---|
| Разработан | Межрегиональная общественная организация содействия стандартизации и повышению качества медицинской помощи | ||
| Издан | Стандартинформ | 2009 г. |
Protocol for patient's management. Partial absence of teeth (Partial secondary adentia)
Чтобы бесплатно скачать этот документ в формате PDF, поддержите наш сайт и нажмите кнопку:

стр. 1

стр. 2

стр. 3

стр. 4

стр. 5

стр. 6

стр. 7

стр. 8

стр. 9

стр. 10

стр. 11
стр. 12

стр. 13
стр. 14

стр. 15

стр. 16

стр. 17

стр. 18
стр. 19
стр. 20
стр. 21

стр. 22
стр. 23

стр. 24

стр. 25

стр. 26

стр. 27

стр. 28

стр. 29

стр. 30
ФЕДЕРАЛЬНОЕ АГЕНТСТВО ПО ТЕХНИЧЕСКОМУ РЕГУЛИРОВАНИЮ И МЕТРОЛОГИИ
ГОСТР
52600.7-
2008
НАЦИОНАЛЬНЫЙ
СТАНДАРТ
РОССИЙСКОЙ
ФЕДЕРАЦИИ
Протокол ведения больных
ЧАСТИЧНОЕ ОТСУТСТВИЕ ЗУБОВ (ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ)
Издание официальное
Москва
Стандартинформ
2009
Предисловие
Цели и принципы стандартизации в Российской Федерации установлены Федеральным законом от 27 декабря 2002 г. № 184-ФЗ «О техническом регулировании», а правила применения национальных стандартов Российской Федерации — ГОСТ Р 1.0-2004 «Стандартизация в Российской Федерации. Основные положения»
Сведения о стандарте
1 РАЗРАБОТАН Межрегиональной общественной организацией содействия стандартизации и повышению качества медицинской помощи
2 ВНЕСЕН Техническим комитетом по стандартизации 466 «Медицинские технологии»
3 УТВЕРЖДЕН И ВВЕДЕН В ДЕЙСТВИЕ Приказом Федерального агентства по техническому регулированию и метрологии от 18 декабря 2008 г. № 465-ст
Приказом Федерального агентства по техническому регулированию и метрологии от 31 декабря 2008 г. № 4196 перенесен срок введения на 1 января 2010 г.
4 ВВЕДЕН ВПЕРВЫЕ
Информация об изменениях к настоящему стандарту публикуется в ежегодно издаваемом информационном указателе «Национальные стандарты», а текст изменений и поправок — в ежемесячно издаваемых информационных указателях «Национальные стандарты». В случае пересмотра (замены) или отмены настоящего стандарта соответствующее уведомление будет опубликовано в ежемесячно издаваемом информационном указателе «Национальные стандарты». Соответствующая информация, уведомление и тексты размещаются также в информационной системе общего пользования — на официальном сайте Федерального агентства по техническому регулированию и метрологии в сети Интернет
© Стандартинформ, 2009
Настоящий стандарт не может быть полностью или частично воспроизведен, тиражирован и распространен в качестве официального издания без разрешения Федерального агентства по техническому регулированию и метрологии
При частичном отсутствии зубов при невозможности изготовления несъемной мостовидной конструкции, как правило, следует изготавливать цельнолитые бюгельные протезы. При этом необходимо учитывать состояние пародонтальных тканей и принципы гигиены.
Показания к применению съемных пластиночных протезов расширяются по мере утраты зубов и увеличения протяженности беззубого участка альвеолярного отростка (дефекта зубного ряда).
При частичном отсутствии зубов при невозможности перераспределения нагрузки на пародонт опорных зубов, как правило, показаны частичные съемные пластиночные протезы из пластмассы без сложных опорно-удерживающих элементов.
Применение комбинированных (сочетанных) протезов показано, если при использовании необходимых соединительных элементов и достаточном числе сохранившихся опорных зубов можно добиться функционально более благоприятной фиксации и стабилизации, чем с помощью бюгельного протеза с кламмерной фиксацией или частичного съемного пластиночного протеза. Такие соединительные элементы, как штанговые (балочные) системы, телескопические коронки и аттачмены, можно использовать только при условии равномерного распределения нагрузки на сохранившиеся опорные зубы.
При отсутствии строгих специфических показаний к протезированию с использованием дентальных имплантатов данный вид лечения может применяться только по настоянию пациента на основании соответствующего договора.
3.4 Организация медицинской помощи пациентам с частичным отсутствием зубов (частичной вторичной адентией)
Лечение пациентов с частичной вторичной адентией проводится в лечебно-профилактических учреждениях стоматологического профиля, а также в отделениях ортопедической стоматологии. Как правило, лечение проводится в амбулаторно-поликлинических условиях.
Оказание помощи больным с частичной вторичной адентией осуществляется врачами стоматоло-гами-ортопедами. В процессе оказания помощи принимает участие средний медицинский персонал, в том числе зубные техники. Необходимый перечень материалов и инструментов приведен в приложении К.
4 Характеристика требований протокола
4.1 Модель пациента
Нозологическая форма: потеря зубов вследствие несчастного случая, удаления зубов или локализованного пародонтита
Стадия: односторонний концевой дефект или двухсторонние концевые дефекты
Фаза: стабильное течение
Осложнения:без осложнений
Код по МКБ-С: К08.1
4.1.1 Критерии и признаки, определяющие модель пациента
Состояние пациента должно удовлетворять следующим критериям и признакам:
- пациенты с постоянными зубами;
- концевые дефекты: частичное отсутствие зубов на одной или обеих челюстях;
- здоровая слизистая оболочка полости рта (умеренно-податливая, бледно-розового цвета, умеренно выделяет слизистый секрет);
- отсутствие экзостозов;
- отсутствие выраженной атрофии альвеолярного отростка;
- отсутствие выраженной патологии височно-нижнечелюстного сустава;
- отсутствие заболеваний слизистой оболочки полости рта;
- отсутствие феномена Попова — Годона;
- отсутствие поражений пародонта оставшихся зубов;
- отсутствие патологической стираемости твердых тканей оставшихся зубов;
- отсутствие разрушенных зубов, требующих восстановления их коронковой части штифтовыми конструкциями;
- отсутствие выраженных аномалий зубочелюстной системы.
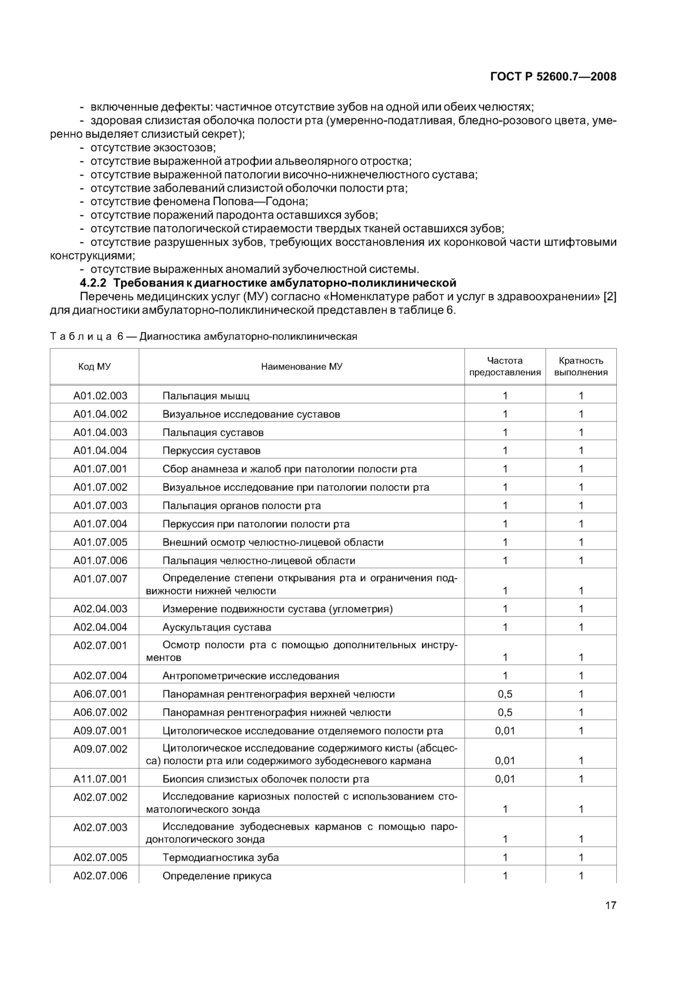
4.1.2 Требования к диагностике амбулаторно-поликлинической
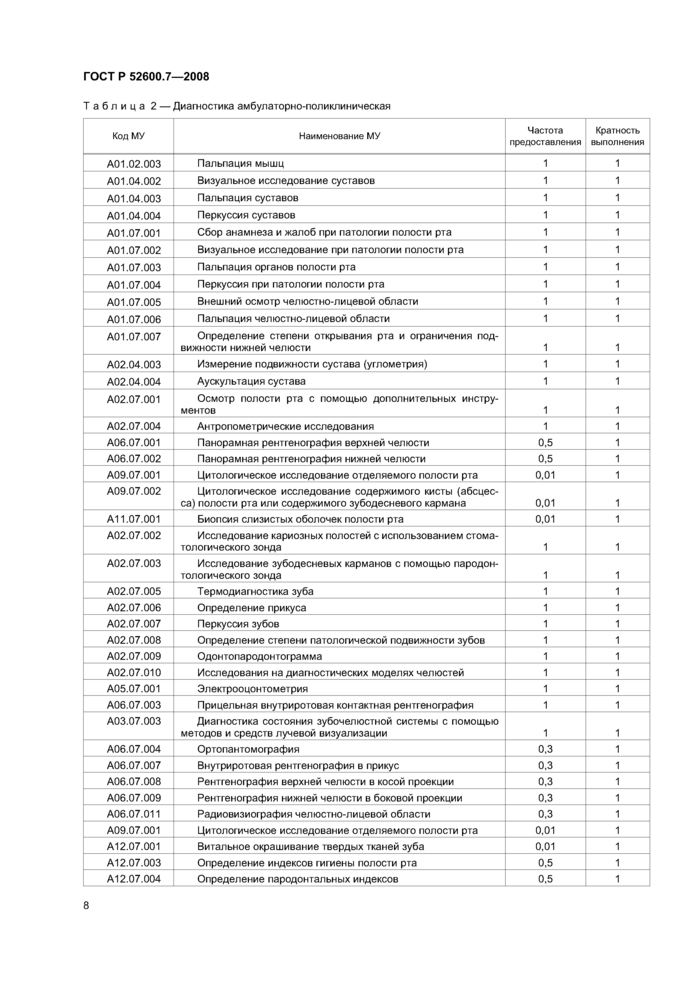
Перечень медицинских услуг (МУ) для диагностики амбулаторно-поликлинической согласно «Номенклатуре работ и услуг в здравоохранении» [2] представлен в таблице 2.
7
|
Таблица 2 — Диагностика амбулаторно-поликлиническая | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
ГОСТ Р 52600.7-20084.1.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
Алгоритм обследования пациента направлен на установление диагноза, соответствующего модели пациента, исключение возможных осложнений, определение возможности приступить к протезированию без дополнительных диагностических и лечебно-профилактических мероприятий и включает в себя сбор анамнеза, осмотр и пальпацию полости рта и челюстно-лицевой области, оценку состояния оставшихся зубов и тканей пародонта.
При сборе анамнеза выясняют время потери зубов, пользовался ли больной ранее протезами, аллергический анамнез, наличие соматических заболеваний. В случае наличия ортопедических конструкций уточняют дату их изготовления.
При визуальном исследовании обращают внимание на приобретенную и/или выраженную асимметрию лица и выраженность носогубных и подбородочной складок, характер смыкания губ. Обращают внимание на степень открывания рта (в норме разобщение зубных рядов при максимальном открывании рта составляет 40—50 мм). Предварительно определяют наличие изменения высоты нижнего отдела лица.
При осмотре полости рта обращают внимание на состояние оставшихся зубов. Оценивают состояние зубных рядов, обращая внимание на число оставшихся зубов, наличие и расположение дефектов зубных рядов и их протяженность, замещены ли отсутствующие зубы или дефекты отдельных зубов ортопедическими конструкциями или пломбами. В случае наличия ортопедических конструкций оценивают их функциональное состояние. Обращают внимание на характер контактов между рядом стоящими зубами, на форму зубныхдуг, уровень и положение каждого зуба, уровень окклюзионной поверхности и окклюзионной плоскости (наличие деформаций зубных рядов).
Обращают внимание на наличие и расположение антагонирующих пар зубов, окклюзионные контакты, соотношение зубных рядов, соотношение челюстей, вид прикуса, окклюзионные и артикуляционные соотношения зубных рядов, оценивают состояние слизистых оболочек.
При обследовании полости рта обращают внимание на выраженность и расположении уздечек и щечных складок.
Акцентируют внимание на наличии и выраженности атрофии альвеолярных отростков.
При пальпации определяют степень подвижности зубов. Обращают внимание на наличие экзостозов, скрытых под слизистой оболочкой корней зубов. При подозрении на их наличие назначают рентгенологическое обследование.
Обращают внимание на наличие опухолеподобных образований. При подозрении на их наличие назначают цитологическое исследование — биопсию. Проводят пальпацию для определения торуса, степени податливости слизистой оболочки.
При сборе анамнеза и жалоб при патологии суставов, визуальном исследовании суставов и пальпации суставов выясняют, нет ли хруста (щелчков) и боли в височно-нижнечелюстном суставе при движениях нижней челюсти. При открывании рта визуально и с помощью пальпации определяют синхронность подвижности головок височно-нижнечелюстных суставов. Определяют пространственное смещение линии центра зубного ряда нижней челюсти по отношению к линии центра верхнего зубного ряда при медленном закрывании и открывании рта.
При исследовании кариозных полостей с использованием стоматологического зонда выявляют наличие кариозного процесса и некариозных поражений твердых тканей. Особое внимание обращают на наличие, объем и характер пломб, степень разрушения твердых тканей жевательных зубов с помощью индекса разрушения окклюзионной поверхности зуба (ИРОПЗ по В.Ю. Миликевичу), что позволяет определить необходимость и метод восстановления данного зуба.
Зондирование зубодесневых карманов каждого зуба проводят с четырех сторон тупым градуированным зондом. По результатам заполняют одонтопародонтограмму по В.Ю. Курляндскому. Эта методика позволяет определить с достаточной точностью степень атрофии костных стенок альвеол оставшихся зубов и при необходимости направить больного на пародонтологическое лечение, планировать дальнейшие мероприятия.
Для данной модели пациента не характерны экзостозы; выраженная атрофия альвеолярного отростка; выраженная патология височно-нижнечелюстного сустава; заболевания слизистой оболочки полости рта; наличие феномена Попова—Годона; наличие поражений пародонта оставшихся зубов; наличие патологической стираемости твердых тканей оставшихся зубов; наличие разрушенных зубов, требующих восстановления их коронковой части штифтовыми конструкциями.
Электроодонтометрию проводят при наличии патологической стираемости, клиновидных дефектов, расширения периодонтальной щели, вторичной деформации зубных рядов и т. д., перед началом препарирования зубов под коронки для определения необходимости депульпирования. При работе с
зубами с витальной пульпой электроодонтодиагностику необходимо проводить до начала лечения, не ранее чем через три дня после препарирования и перед фиксацией несъемной конструкции на постоянный цемент для определения необходимости депульпирования при развитии воспалительного процесса (травматического пульпита) в результате препарирования.
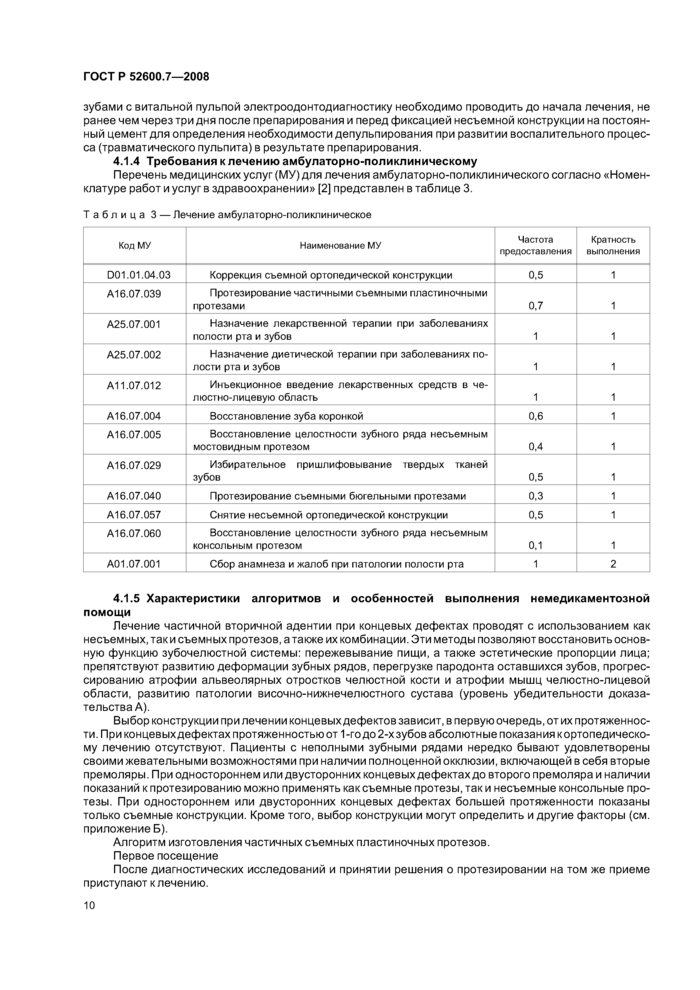
4.1.4 Требования к лечению амбулаторно-поликлиническому
Перечень медицинских услуг (МУ) для лечения амбулаторно-поликлинического согласно «Номенклатуре работ и услуг в здравоохранении» [2] представлен в таблице 3.
|
Таблица 3 — Лечение амбулаторно-поликлиническое | ||||||||||||||||||||||||||||||||||||||||||||||||||||
|
4.1.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи
Лечение частичной вторичной адентии при концевых дефектах проводят с использованием как несъемных, так и съемных протезов, а также их комбинации. Эти методы позволяют восстановить основную функцию зубочелюстной системы: пережевывание пищи, а также эстетические пропорции лица; препятствуют развитию деформации зубных рядов, перегрузке пародонта оставшихся зубов, прогрессированию атрофии альвеолярных отростков челюстной кости и атрофии мышц челюстно-лицевой области, развитию патологии височно-нижнечелюстного сустава (уровень убедительности доказательства А).
Выбор конструкции при лечении концевых дефектов зависит, в первую очередь, от их протяженности. При концевыхдефектах протяженностью от 1-го до 2-х зубов абсолютные показания к ортопедическому лечению отсутствуют. Пациенты с неполными зубными рядами нередко бывают удовлетворены своими жевательными возможностями при наличии полноценной окклюзии, включающей в себя вторые премоляры. При одностороннем или двусторонних концевых дефектах до второго премоляра и наличии показаний к протезированию можно применять как съемные протезы, таки несъемные консольные протезы. При одностороннем или двусторонних концевых дефектах большей протяженности показаны только съемные конструкции. Кроме того, выбор конструкции могут определить и другие факторы (см. приложение Б).
Алгоритм изготовления частичных съемных пластиночных протезов.
Первое посещение
После диагностических исследований и принятии решения о протезировании на том же приеме приступают к лечению.
10
При необходимости на опорные зубы изготавливают искусственные коронки.
Первым этапом является снятие слепков (оттисков). С протезируемой челюсти снимают рабочий слепок (оттиск), с противоположной — прикусной с помощью стандартных слепочных (оттискиых) ложек и альгинатных слепочных (оттискных) масс. Рекомендуется окантовывать края ложек перед снятием слепков (оттисков) узкой полоской лейкопластыря для лучшей ретенции слепочного (оттискного) материала.
После выведения ложек из полости рта проводят контроль качества слепков (оттисков) (отображение анатомического рельефа, отсутствие пор и пр.). Отливают модели из простого гипса.
Второе посещение
Определяют центральное соотношение челюстей анатомо-физиологическим методом для определения правильного положения нижней челюсти по отношению к верхней в трех плоскостях (вертикальной, сагиттальной итрансверзальной).
Определение центрального соотношения челюстей проводят с применением изготовленных в зуботехнической лаборатории восковых базисов с окклюзионными валиками. Особое внимание следует обращать на формирование правильной протетической плоскости, определение высоты нижнего отдела лица.
Выбор цвета, размера и формы искусственных зубов проводят в соответствии составшимися зубами и индивидуальными особенностями (возраст пациента, размеры и форма лица).
Третье посещение
Проверка конструкции протеза (постановки зубов на восковой конструкции, проведенной в условиях зуботехнической лаборатории) на восковом базисе для оценки правильности всех предыдущих клинических и лабораторных этапов изготовления протеза и внесения необходимых исправлений.
Четвертое посещение
Наложение и припасовка готового протеза после лабораторного этапа замены воскового базиса на пластмассовый.
Перед наложением необходимо оценивать качество базиса протеза (отсутствие пор, острых краев, выступов, шероховатостей и т. д.). Цвет может указывать на недостаточную полимеризацию. Толщина небной части протеза верхней челюсти должна быть не более 1 мм. Протезы вводят в рот, проверяют плотность смыкания зубных рядов и фиксацию зубных протезов, точность прилегания базиса протеза к оральной поверхности в пришеечной области оставшихся зубов, правильность расположения кпаммеров.
Особое внимание следует обращать на наличие балансирования протеза в полости рта. Попытка устранить балансирование активацией кпаммеров приносит еще больший вред. Если после тщательной припасовки балансирование устранить не удается, протез подлежит переделке. Проведение перебазировки протеза для устранения балансирования на этом этапе неприемлемо, так как может обусловить сдачу некачественного протеза.
Пятое посещение
Первую коррекцию назначают на следующий день после сдачи протеза, далее — по показаниям (не чаще одного раза в три дня). Период адаптации может длиться до 1,5 мес.
При появлении болей в области тканей протезного ложа, связанныхстравмой слизистой оболочки, больному рекомендуют немедленно прекратить пользование протезом и явиться на прием к врачу, возобновив пользование протезом за 3 ч до посещения врача.
При травматическом повреждении слизистой оболочки и образовании язв участки протеза в этих местах минимально сошлифовывают. Коррекцию базиса протеза проводят до появления первого субъективного ощущения уменьшения болевого синдрома.
Назначают медикаментозную терапию противовоспалительными средствами и средствами, ускоряющими эпителизацию слизистой оболочки полости рта.
Пациентам с выраженным торусом при изготовлении рабочей модели следует проводить «изоляцию» в области торуса для предотвращения избыточного давления. Кроме того, в зависимости от протяженности концевого дефекта базис протеза может быть смоделирован без перекрытия торуса.
Пациентам с аллергическими реакциями на пластмассу при выявлении аллергического анамнеза проводят аллергические кожные пробы на материал базиса протеза. При положительной реакции на пластмассу рекомендуется изготавливать бюгельные протезы или базис частичного съемного пластиночного протеза изготавливают из бесцветной пластмассы.
Алгоритм и особенности изготовления бюгельных протезов.
Первое посещение
После диагностических исследований и принятия решения о протезировании на том же приеме приступают клечению.
11
Перед началом лечения необходимо изготовить диагностические модели, которые позволяют определить наличие места для окклюзионных частей кламмеров. При отсутствии места на модели отмечают участки, подлежащие сошлифовыванию, после чего проводят необходимое сошлифовывание твердых тканей зубов полости рта в местах, где будут располагаться окклюзионные накладки, допустимо искусственное углубление естественных фиссур зубов. При необходимости опорные зубы покрывают искусственными бюгельными коронками.
Первым этапом изготовления бюгельного протеза является снятие слепков (оттисков). С протезируемой челюсти снимают рабочий слепок (оттиск), с противоположной — прикусной с помощью стандартных слепочных (оттискных) ложек и альгинатных слепочных (оттискных) масс. Рекомендуется окантовывать края ложек перед снятием слепков (оттисков) узкой полоской лейкопластыря для лучшей ретенции слепочного (оттискного) материала. После выведения ложек из полости рта проводят контроль качества слепков (оттисков) (отображение анатомического рельефа, отсутствие пор и пр.).
Отливают модели: рабочую из супергипса, прикусную — из простого гипса.
Проводят параллелометрию.
Второе посещение
Наложение и припасовка готового цельнолитого каркаса бюгельного протеза.
Особое внимание следует обращать на отсутствие давления дуги бюгельного протеза на слизистую оболочку, точность прилегания и охвата опорно-удерживающими элементами (кпаммерами и окклюзионными накладками) опорных зубов, отсутствие балансирования.
Дуга бюгельного протеза на нижнюю челюсть на всем своем протяжении должна отстоять от слизистой оболочки у верхнего края на 0,5—0,6 мм, у нижнего — не менее чем на 1 мм. Дуга протеза на верхнюю челюсть отстоит от слизистой на 0,6—1 мм. Отклонение от этих требований может привести в будущем к образованию пролежней. Внесение исправлений в металлический каркас нежелательно, так как его истончение чревато переломом или уменьшением жесткости.
Определение центрального соотношения челюстей анатомо-физиологическим методом для определения правильного положения нижней челюсти по отношению к верхней в трех плоскостях (вертикальной, сагиттальной и трансверзальной) проводят с применением изготовленных в зуботехнической лаборатории восковых базисов с окклюзионными валиками. Особое внимание следует обращать на формирование правильной протетической плоскости, определение высоты нижнего отдела лица.
Выбор цвета, размера и формы искусственных зубов проводят в соответствии с оставшимися зубами и индивидуальными особенностями (возраст пациента, размеры и форма лица).
Третье посещение
Проверка конструкции протеза (постановки зубов на восковой конструкции, проведенной в условиях зуботехнической лаборатории) на восковом базисе для оценки правильности всех предыдущих клинических и лабораторных этапов изготовления протеза и внесения необходимых исправлений.
Четвертое посещение
Наложение и припасовка готового протеза после лабораторного этапа замены воскового базиса седловидной части на пластмассовый.
Перед наложением необходимо оценить качество базиса протеза (отсутствие пор, острых краев, выступов, шероховатостей и т. д.). Цвет может указывать на некачественную полимеризацию.
Протез вводят в рот, проверяют плотность смыкания зубных рядов и фиксацию бюгельного протеза, точность прилегания и охвата опорно-удерживающими элементами (кпаммерами и окклюзионными накладками) опорных зубов, отсутствие балансирования.
Пятое посещение
Первую коррекцию назначают на следующий день после сдачи протеза, далее — по показаниям (не чаще одного раза в три дня). Период адаптации может длиться до 1,5 мес.
При появлении болей в области тканей протезного ложа, связанныхс травмой слизистой оболочки, больному рекомендуют немедленно прекратить пользование протезом и явиться на прием к врачу, возобновив пользование протезом за 3 ч до посещения врача.
При травматическом повреждении слизистой оболочки, образовании язв под седловидной частью бюгельного протеза участки протеза в этих местах минимально сошлифовывают. Коррекцию базиса протеза проводят до появления первого субъективного ощущения уменьшения болевого синдрома. В случае неправильного изготовления дуги бюгельного протеза допускается ее минимальное сошлифовывание. Следует учитывать, что истончение дуги чревато переломом или уменьшением жесткости.
Назначают медикаментозную терапию противовоспалительными средствами и средствами, ускоряющими эпителизацию слизистой оболочки полости рта.
Пациентам с аллергическими реакциями при выявлении аллергического анамнеза проводят аллергические кожные пробы на материал базиса протеза. При положительной реакции на пластмассу рекомендуется изготавливать бюгельные протезы с использованием бесцветной пластмассы. При появлении у пациента аллергической реакции на металл, из которого изготовлен каркас, проводится золочение металлических частей гальваническим методом.
Алгоритм и особенности изготовления несъемных консольных протезов.
Особенности применения консольных несъемных протезов заключаются в четком регламентировании их конструкции:
- длина подвесной части должна быть не более одной второй длины опорной части;
- площадь окклюзионной поверхности подвесной части должна быть не более одной второй площади опорной части;
- в качестве опорных следует использовать не менее двух зубов;
- следует применять только цельнолитые мостовидные протезы.
Первое посещение
После диагностических исследований, необходимых подготовительных лечебных мероприятий и принятия решения о протезировании на том же приеме приступают к лечению.
Принимают решение о депульпировании зубов, определенных в качестве опорных, или сохранении их витальной пульпы.
Подготовка к препарированию.
При решении о депульпировании зубов пациента направляют на соответствующие мероприятия. Для подтверждения решения о сохранении витальной пульпы опорных зубов проводят электроодонто-диагностикудо начала всех лечебных мероприятий.
Перед началом препарирования снимают слепки (оттиски) для изготовления временных пластмассовых коронок (капп).
Препарирование опорных зубов.
Проводят препарирование зубов под цельнолитые коронки. Вид препарирования выбирается в зависимости от вида коронок. При препарировании следует обращать особое внимание на параллельность клинических осей культей зубов после препарирования.
Препарирование зубов с витальной пульпой проводят под местной анестезией.
Снятие слепка (оттиска) с отпрепарированных зубов на том же приеме возможно при отсутствии повреждений краевого пародонта при препарировании. Используют силиконовые двухслойные и альгинатные слепочные (оттискные) массы, стандартные слепочные (оттискные) ложки. Рекомендуется окантовывать края ложек перед снятием слепков (оттисков) узкой полоской лейкопластыря для лучшей ретенции слепочного (оттискного) материала. Желательно использовать специальный клей для фиксации силиконовых слепков (оттисков) на ложке. После выведения ложек из полости рта проводят контроль качества слепков (оттисков) (отображение анатомического рельефа, отсутствие пор и пр.).
В случае применения метода ретракции десны при снятии слепков (оттисков) обращают внимание на соматический статус пациента. При наличии в анамнезе сердечно-сосудистых заболеваний (ишемической болезни сердца, стенокардии, артериальной гипертензии, нарушений сердечного ритма и пр.) нельзя применять вспомогательные средства для ретракции десны, содержащие катехоламины (в том числе нити, пропитанные такими составами), следует учитывать действие антикоагулянтной терапии.
Для фиксации правильного соотношения зубных рядов в положении центральной окклюзии применяют гипсовые или силиконовые блоки.
В случае необходимости определения центрального соотношения челюстей изготавливают восковые базисы с окклюзионными валиками.
При изготовленных временных капп проводят их припасовку, при необходимости — перебазировку и фиксацию на временный цемент.
Для предотвращения развития воспалительных процессов в тканях краевого пародонта назначают противовоспалительную регенерирующую терапию, включающую в себя полоскания полости рта настоем коры дуба, а также настоями ромашки и шалфея. При необходимости назначают аппликации масляным раствором витамина А или другими средствами, стимулирующими эпителизацию. При необходимости больному назначают прием на следующий день или через день для снятия рабочего двухслойного слепка (оттиска) с отпрепарированных зубов и слепка (оттиска) с зубов-антагонистов, если они не были сняты в первое посещение.
Второе посещение
Используют силиконовые двухслойные и альгинатные слепочные (оттискные) массы, стандартные слепочные (оттискные) ложки. Рекомендуется окантовывать края ложек перед снятием слепков (оттисков) узкой полоской лейкопластыря для лучшей ретенции слепочного (оттискного) материала. Желательно использовать специальный клей для фиксации силиконовых слепков (оттисков) на ложке. После выведения ложек из полости рта проводят контроль качества слепков (оттисков) (отображение анатомического рельефа, отсутствие пор и пр.).
В случае применения метода ретракции десны при снятии слепков (оттисков) учитывают соматический статус пациента. При наличии в анамнезе сердечно-сосудистых заболеваний (ишемической болезни сердца, стенокардии, артериальной гипертензии, нарушений сердечного ритма и пр.) нельзя применять вспомогательные средства для ретракции десны, содержащие катехоламины (в том числе нити, пропитанные такими составами), следует учитывать действие антикоагулянтной терапии.
Третье посещение
Не ранее чем через 3 дня после препарирования для выявления травматического (термического) повреждения пульпы проводят повторную электроодонтодиагностику (возможно проведение на этапе наложения и припасовки каркаса).
Четвертое посещение
Наложение и припасовка каркаса цельнолитого несъемного консольного протеза.
Особое внимание необходимо обращать на:
- точность прилегания каркаса в пришеечной области (краевое прилегание);
- отсутствие зазора между стенкой коронки и культей зуба;
- соответствие контура края опорной коронки контурам десневого края;
- степень погружения края коронки в десневую щель;
- аппроксимальные контакты;
- на окклюзионные контакты с зубами-антагонистами;
- промыв под подвесной частью.
При необходимости проводят коррекцию.
В случае если облицовка не предусмотрена, проводят полировку цельнолитого протеза и его фиксацию на постоянный цемент. Если опорные зубы с витальной пульпой, то протез фиксируют на временный цемент на период 2—3 недели. После этого перед фиксацией несъемного консольного протеза на постоянный цемент проводят электроодонтодиагностику для исключения воспалительных процессов в пульпе зуба. При признаках поражения пульпы принимают решение о депульпировании.
Если предусмотрена керамическая или пластмассовая облицовка, проводится выбор цвета облицовки.
Коронки с облицовкой и фасетки в мостовидных протезах на верхней челюсти делают лишь до 5-го зуба включительно, на нижней —до 4-го зуба включительно. Облицовки жевательных поверхностей боковых зубов в принципе не показаны.
Пятое посещение
Наложение и припасовка готового цельнолитого несъемного консольного протеза.
Особое внимание следует обращать на:
- точность прилегания протеза в пришеечной области (краевое прилегание);
- отсутствие зазора между стенкой коронки и культей зуба;
- соответствие контура края опорной коронки контурам десневого края;
- степень погружения края коронки в десневую щель;
- аппроксимальные контакты;
- окклюзионные контакты с зубами-антагонистами;
- промыв под подвесной частью (не менее 1 мм).
При необходимости проводят коррекцию. При применении металлопластмассового протеза после полировки, а при применении металлокерамического протеза — после глазурования проводят фиксацию на временный (2—3 недели) или на постоянный цемент.
Если опорные зубы с витальной пульпой, то протез фиксируют на временный цемент на период 2—3 недели. После этого перед фиксацией несъемного протеза на постоянный цемент проводят электроодонтодиагностику для исключения воспалительных процессов в пульпе зуба. При признаках поражения пульпы принимают решение о депульпировании.
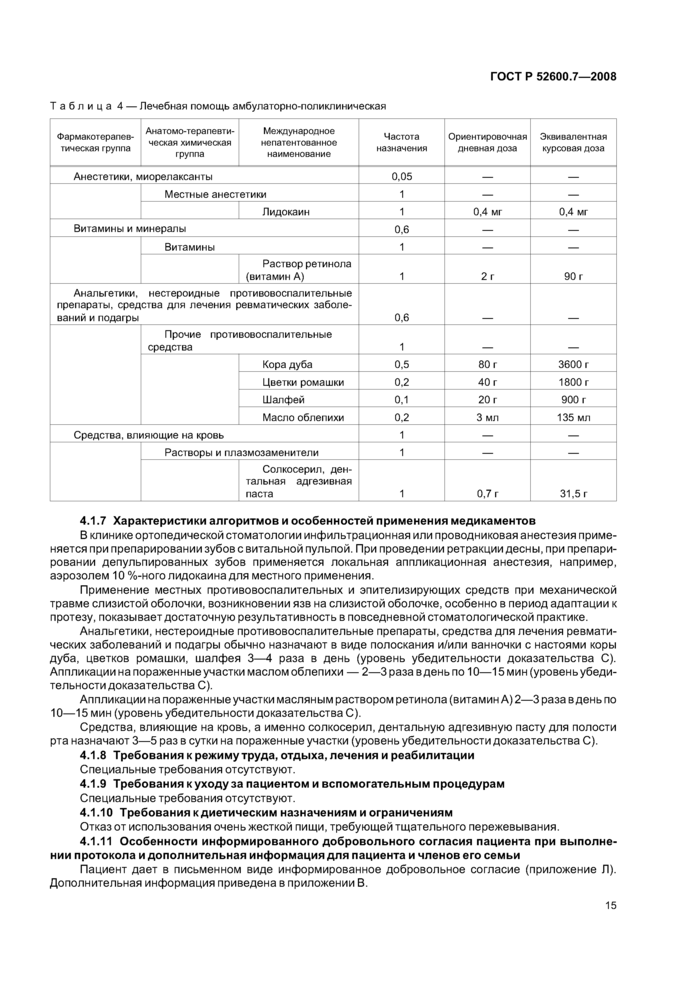
4.1.6 Требования к лекарственной помощи амбулаторно-поликлинической
Требования к лекарственной помощи амбулаторно-поликлинической представлены в таблице 4.
ГОСТ Р 52600.7-2008
|
Таблица 4 — Лечебная помощь амбулаторно-поликлиническая | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4.1.7 Характеристики алгоритмов и особенностей применения медикаментов
В клинике ортопедической стоматологии инфильтрационная или проводниковая анестезия применяется при препарировании зубов с витальной пульпой. При проведении ретракции десны, при препарировании депульпированных зубов применяется локальная аппликационная анестезия, например, аэрозолем 10 %-ного лидокаина для местного применения.
Применение местных противовоспалительных и эпителизирующих средств при механической травме слизистой оболочки, возникновении язв на слизистой оболочке, особенно в период адаптации к протезу, показывает достаточную результативность в повседневной стоматологической практике.
Анальгетики, нестероидные противовоспалительные препараты, средства для лечения ревматических заболеваний и подагры обычно назначают в виде полоскания и/или ванночки с настоями коры дуба, цветков ромашки, шалфея 3—4 раза в день (уровень убедительности доказательства С). Аппликации на пораженные участки маслом облепихи — 2—Зраза вдень по 10—15 мин (уровень убедительности доказательства С).
Аппликации на пораженные участки масляным раствором ретинола (витамин А) 2—3 раза вдень по 10—15 мин (уровень убедительности доказательства С).
Средства, влияющие на кровь, а именно солкосерил, дентальную адгезивную пасту для полости рта назначают 3—5 раз в сутки на пораженные участки (уровень убедительности доказательства С).
4.1.8 Требования к режиму труда, отдыха, лечения и реабилитации
Специальные требования отсутствуют.
4.1.9 Требования куходуза пациентом и вспомогательным процедурам
Специальные требования отсутствуют.
4.1.10 Требования кдиетическим назначениям и ограничениям
Отказ от использования очень жесткой пищи, требующей тщательного пережевывания.
4.1.11 Особенности информированного добровольного согласия пациента при выполнении протокола и дополнительная информация для пациента и членов его семьи
Пациент дает в письменном виде информированное добровольное согласие (приложение Л). Дополнительная информация приведена в приложении В.
15
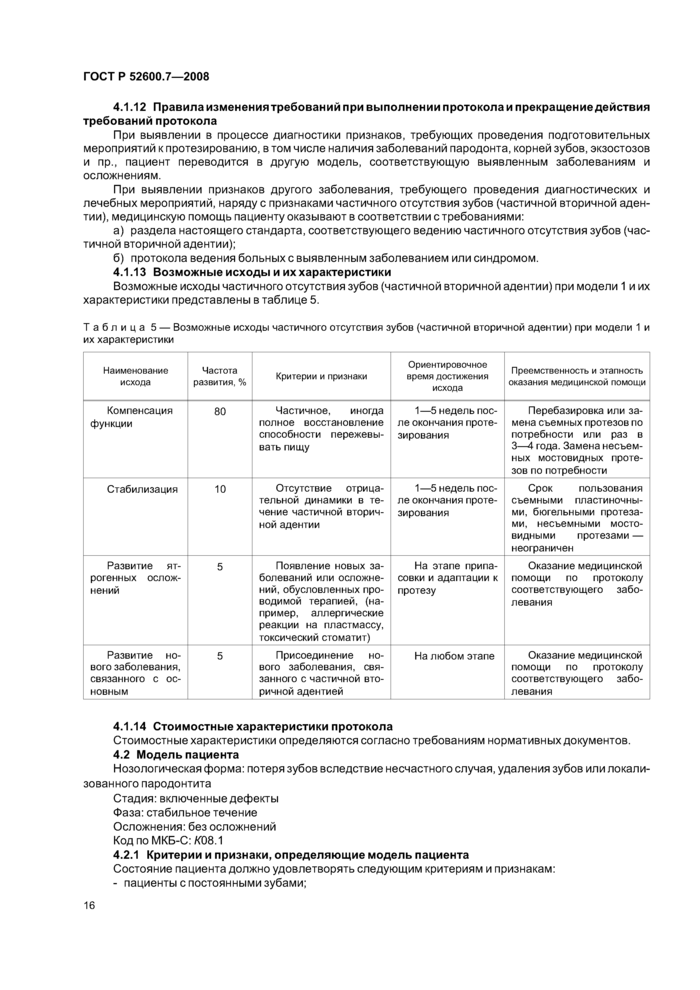
4.1.12 Правила изменениятребований при выполнении протокола и прекращение действия требований протокола
При выявлении в процессе диагностики признаков, требующих проведения подготовительных мероприятий к протезированию, в том числе наличия заболеваний пародонта, корней зубов, экзостозов и пр., пациент переводится в другую модель, соответствующую выявленным заболеваниям и осложнениям.
При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, наряду с признаками частичного отсутствия зубов (частичной вторичной аден-тии), медицинскую помощь пациенту оказывают в соответствии с требованиями:
а) раздела настоящего стандарта, соответствующего ведению частичного отсутствия зубов (частичной вторичной адентии);
б) протокола ведения больных с выявленным заболеванием или синдромом.
4.1.13 Возможные исходы и их характеристики
Возможные исходы частичного отсутствия зубов (частичной вторичной адентии) при модели 1 и их характеристики представлены в таблице 5.
|
Таблица 5 — Возможные исходы частичного отсутствия зубов (частичной вторичной адентии) при модели 1 и их характеристики | |||||||||||||||||||||||||
|
4.1.14 Стоимостные характеристики протокола
Стоимостные характеристики определяются согласно требованиям нормативных документов.
4.2 Модель пациента
Нозологическая форма: потеря зубов вследствие несчастного случая, удаления зубов или локализованного пародонтита
Стадия: включенные дефекты Фаза: стабильное течение Осложнения:без осложнений Код по МКБ-С: К08А
4.2.1 Критерии и признаки, определяющие модель пациента
Состояние пациента должно удовлетворять следующим критериям и признакам:
- пациенты с постоянными зубами;
Содержание
1 Область применения...................................................1
2 Нормативные ссылки..................................................1
3 Общие положения....................................................1
3.1 Классификация частичного отсутствия зубов (частичной вторичной адентии)............3
3.2 Общие подходы к диагностике частичного отсутствия зубов (частичной вторичной адентии). . . 4
3.3 Общие подходы к лечению частичного отсутствия зубов (частичной вторичной адентии).....4
3.4 Организация медицинской помощи пациентам с частичным отсутствием зубов (частичной
вторичной адентией)...................................................7
4 Характеристика требований протокола.......................................7
4.1 Модель пациента..................................................7
4.1.1 Критерии и признаки, определяющие модель пациента......................7
4.1.2 Требования к диагностике амбулаторно-поликлинической....................7
4.1.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . . 9
4.1.4 Требования к лечению амбулаторно-поликлиническому.....................10
4.1.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . 10
4.1.6 Требования к лекарственной помощи амбулаторно-поликлинической............14
4.1.7 Характеристики алгоритмов и особенностей применения медикаментов..........15
4.1.8 Требования к режиму труда, отдыха, лечения и реабилитации.................15
4.1.9 Требования к уходу за пациентом и вспомогательным процедурам..............15
4.1.10 Требования кдиетическим назначением и ограничениям...................15
4.1.11 Особенности информированного добровольного согласия пациента при выполнении
протокола и дополнительная информация для пациента и членов его семьи............15
4.1.12 Правила изменения требований при выполнении протокола и прекращение действия
требований протокола..............................................16
4.1.13 Возможные исходы и их характеристики..............................16
4.1.14 Стоимостные характеристики протокола..............................16
4.2 Модель пациента.................................................16
4.2.1 Критерии и признаки, определяющие модель пациента.....................16
4.2.2 Требования к диагностике амбулаторно-поликлинической...................17
4.2.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . 18
4.2.4 Требования к лечению амбулаторно-поликлиническому.....................19
4.2.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . 20
4.2.6 Требования к лекарственной помощи амбулаторно-поликлинической............29
4.2.7 Характеристики алгоритмов и особенностей применения медикаментов..........29
4.2.8 Требования к режиму труда, отдыха, лечения и реабилитации.................30
4.2.9 Требования к уходу за пациентом и вспомогательным процедурам..............30
4.2.10 Требования кдиетическим назначениям и ограничениям...................30
4.2.11 Особенности информированного добровольного согласия пациента при выполнении
протокола и дополнительная информация для пациента и членов его семьи............30
4.2.12 Правила изменения требований при выполнении протокола и прекращение действия
требований протокола..............................................30
4.2.13 Возможные исходы и их характеристики..............................30
4.2.14 Стоимостные характеристики протокола..............................31
ГОСТ Р 52600.7-2008
- включенные дефекты: частичное отсутствие зубов на одной или обеих челюстях;
- здоровая слизистая оболочка полости рта (умеренно-податливая, бледно-розового цвета, умеренно выделяет слизистый секрет);
- отсутствие экзостозов;
- отсутствие выраженной атрофии альвеолярного отростка;
- отсутствие выраженной патологии височно-нижнечелюстного сустава;
- отсутствие заболеваний слизистой оболочки полости рта;
- отсутствие феномена Попова—Годона;
- отсутствие поражений пародонта оставшихся зубов;
- отсутствие патологической стираемости твердых тканей оставшихся зубов;
- отсутствие разрушенных зубов, требующих восстановления их коронковой части штифтовыми конструкциями;
- отсутствие выраженных аномалий зубочелюстной системы.
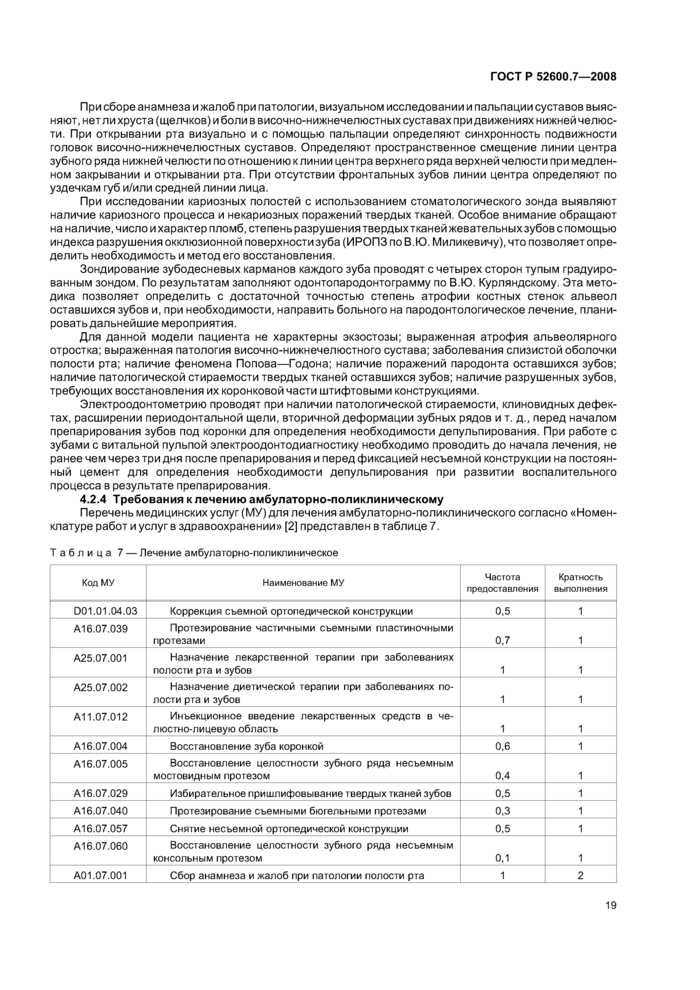
4.2.2 Требования к диагностике амбулаторно-поликлинической
Перечень медицинских услуг (МУ) согласно «Номенклатуре работ и услуг в здравоохранении» [2] для диагностики амбулаторно-поликлинической представлен в таблице 6.
|
Таблица 6 — Диагностика амбулаторно-поликлиническая | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
4.3 Модель пациента.................................................31
4.3.1 Критерии и признаки, определяющие модель пациента.....................31
4.3.2 Требования к диагностике амбулаторно-поликлинической...................31
4.3.3 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . 32
4.3.4 Требования к лечению амбулаторно-поликлиническому.....................33
4.3.5 Характеристики алгоритмов и особенностей выполнения немедикаментозной помощи . 34
4.3.6 Требования к лекарственной помощи амбулаторно-поликлинической............43
4.3.7 Характеристики алгоритмов и особенностей применения медикаментов..........44
4.3.8 Требования режиму труда, отдыха, лечения и реабилитации..................44
4.3.9 Требования к уходу за пациентом и вспомогательным процедурам..............44
4.3.10 Требования к диетическим назначениям и ограничениям...................44
4.3.11 Особенности информированного добровольного согласия пациента при выполнении
протокола и дополнительная информация для пациента и членов его семьи............44
4.3.12 Правила изменения требований при выполнении протокола и прекращение действия
требований протокола..............................................44
4.3.13 Возможные исходы и их характеристики..............................44
4.3.14 Стоимостные характеристики протокола..............................45
5 Графическое, схематическое и табличное представление протокола...................45
6 Мониторирование....................................................45
6.1 Критерии и методология мониторинга и оценки эффективности выполнения протокола.....45
6.2 Принципы рандомизации............................................46
6.3 Порядок оценки и документирования побочных эффектов и развития осложнений........46
6.4 Промежуточная оценка и внесение изменений в протокол........................46
6.5 Параметры оценки качества жизни при выполнении протокола....................46
6.6 Оценка стоимости выполнения протокола и цены качества.......................46
6.7 Сравнение результатов.............................................46
6.8 Порядок формирования отчета и его форма................................46
Приложение А (справочное) Унифицированная шкала оценки убедительности доказательств целесообразности применения медицинских технологий......................47
Приложение Б (справочное) Выбор ортопедических конструкций при частичной вторичной адентии
с концевыми дефектами.......................................48
Приложение В (справочное) Дополнительная информация для пациента..................49
Приложение Г (справочное) Выбор ортопедических конструкций при частичной вторичной адентии
с включенными дефектами.....................................50
Приложение Д (справочное) Выбор ортопедических конструкций при лечении сочетанных дефектов
зубного ряда...............................................53
Приложение Е (справочное) Форма карты пациента...............................56
Приложение Ж (справочное) Анкета пациента...................................59
Приложение И (справочное) Рекомендуемые пограничные дозы местных анестетиков при разовой
инфильтрационной анестезии...................................60
Приложение К (справочное) Перечень стоматологических материалов и инструментов, необходимых для работы врача ........................................61
Библиография
IV
Приложение Л (справочное) Форма добровольного информированного согласия пациента при выполнении протокола..........................................63
65
НАЦИОНАЛЬНЫЙ СТАНДАРТ РОССИЙСКОЙ ФЕДЕРАЦИИПротокол ведения больныхЧАСТИЧНОЕ ОТСУТСТВИЕ ЗУБОВ (ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ)
ЧАСТИЧНОЕ ОТСУТСТВИЕ ЗУБОВ (ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ)
Protocol for patient’s management.
Partial absence of teeth (partial secondary adentia)
Дата введения — 2010—01—01
1 Область применения
Настоящий стандарт устанавливает виды, объем и показатели качества медицинской помощи гражданам при частичном отсутствии зубов (частичной вторичной адентии).
Настоящий стандарт предназначен для применения медицинскими организациями и учреждениями федеральных, территориальных и муниципальных органов управления здравоохранением, систем обязательного и добровольного медицинского страхования, другими медицинскими организациями различных организационно-правовых форм деятельности, направленной на оказание медицинской помощи.
2 Нормативные ссылки
В настоящем стандарте использована нормативная ссылка на следующий стандарт:
ГОСТ Р 52600.0-2006 Протоколы ведения больных. Общие положения
Примечание — При пользовании настоящим стандартом целесообразно проверить действие ссылочных стандартов в информационной системе общего пользования — на официальном сайте Федерального агентства по техническому регулированию и метрологии в сети Интернет или по ежегодно издаваемому информационному указателю «Национальные стандарты», который опубликован по состоянию на 1 января текущего года, и по соответствующим ежемесячно издаваемым информационным указателям, опубликованным в текущем году. Если ссылочный стандарт заменен (изменен), то при пользовании настоящим стандартом следует руководствоваться заменяющим (измененным) стандартом. Если ссылочный стандарт отменен без замены, то положение, в котором дана ссылка на него, применяется в части, не затрагивающей эту ссылку.
3 Общие положения
Настоящий стандарт разработан для:
- установления единых требований к порядку диагностики и лечения больных с частичным отсутствием зубов (с частичной вторичной адентией);
- унификации разработок базовых программ обязательного медицинского страхования и оптимизации медицинской помощи больным счастичным отсутствием зубов (счастичной вторичной адентией);
- обеспечения оптимальных объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении в рамках государственных гарантий обеспечения граждан бесплатной медицинской помощью.
Издание официальное
Область применения настоящего стандарта — лечебно-профилактические учреждения стоматологического профиля всех уровней, включая специализированные отделения.
В настоящем стандарте используется унифицированная шкала оценки убедительности доказательств применения медицинских технологий и данных в соответствии с ГОСТ Р 52600.0 (см. приложение А).
Частичное отсутствие зубов (частичная вторичная адентия) является одним из самых распространенных заболеваний: поданным Всемирной организации здравоохранения, ею страдают до 75 % населения в различных регионах земного шара.
В Российской Федерации в общей структуре оказания медицинской помощи больным в лечебнопрофилактических учреждениях стоматологического профиля это заболевание составляет от 40 % до 75 % и встречается во всех возрастных группах пациентов.
Частичное отсутствие зубов (частичная вторичная адентия) непосредственным образом влияет на качество жизни пациента. Это заболевание приводит к нарушению, вплоть до полной утраты, жизненно важной функции организма — пережевывания пищи, что сказывается на процессах пищеварения и поступления в организм необходимых питательных веществ, а также нередко является причиной развития заболеваний желудочно-кишечного тракта воспалительного характера.
Не менее серьезными являются последствия частичного отсутствия зубов (частичной вторичной адентии) для социального статуса пациентов: нарушения артикуляции и дикции сказываются на коммуникативных способностях пациента, эти нарушения, одновременно с изменениями внешности вследствие утраты зубов и развивающейся атрофии жевательных мышц, могут обусловить изменения психоэмоционального состояния, вплоть до нарушений психики.
Частичное отсутствие зубов (частичная вторичная адентия) является также одной из причин развития специфических осложнений в челюстно-лицевой области, таких, как феномен Попова — Годона, дисфункции височно-нижнечелюстных суставов и соответствующего болевого синдрома.
Несвоевременное восстановление целостности зубных рядов при их частичном отсутствии (частичной вторичной адентии) обусловливает развитие таких функциональных нарушений, как перегрузка пародонта оставшихся зубов, развитие патологической стираемости, нарушения биомеханики зубочелюстной системы.
Несвоевременное и/или некачественное лечение частичного отсутствия зубов (частичной вторичной адентии) ведет к развитию таких заболеваний зубочелюстной системы, как болезни пародонта, в отдаленной перспективе — к полной утрате зубов (полной вторичной адентии обеих челюстей).
Понятие «потеря зубов вследствие несчастного случая, удаления зубов или локализованного пародонтита» (К08.1 по МКБ-С — Международная классификация стоматологических болезней на основе МКБ-10 [1 ]) и такие термины, как «частичная вторичная адентия» и «частичное отсутствие зубов» (в отличие от адентии — нарушения развития и прорезывания зубов — К00.0), по сути являются синонимами и применяются каквотношении каждой изчелюстей, таки кобеим челюстям. Синонимом терминов «частичное отсутствие зубов» и «частичная вторичная адентия» является также понятие дефекта зубного ряда, означающего отсутствие одного или нескольких зубов.
Частичное отсутствие зубов (частичную вторичную адентию) следует отличать от первичной адентии, при которой дефект зубного ряда развился вследствие отсутствия или гибели зачатков постоянных зубов.
Частичное отсутствие зубов (частичная вторичная адентия) является следствием кариеса и его осложнений, удаления зубов и/или утраты вследствие несчастного случая (травмы), заболеваний пародонта ит. д.
Кариес в нашей стране является одним из самых распространенных заболеваний. Его распространенность у взрослого населения в возрасте от 35 лет и старше составляет 98 %—99 %. Показатели развития осложнений кариеса также высокие: процент удалений в возрастной группе 35—44 лет составляет 5,5 %, а возрастной группе старше 44 лет — 17,29 %. В структуре стоматологической помощи по обращаемости больные пульпитом, который, как правило, является следствием нелеченного кариеса, составляют 28 %—30 %.
Заболеваемость пародонта в возрастной группе от 35 до 44 лет составляет 86 %.
Данные заболевания при несвоевременном и некачественном лечении могут привести к спонтанной утрате зубов вследствие патологических процессов в тканях пародонта воспалительного и/или дистрофического характера, к удалению не подлежащих лечению зубов и/или их корней при глубоком кариесе, пульпите и периодонтите.
Несвоевременное ортопедическое лечение частичной вторичной адентии в свою очередь обусловливает развитие осложнений в челюстно-лицевой области и височно-нижнечелюстном суставе, а также усугубляет процесс утраты зубов.
2
Главным признаком частичного отсутствия зубов (частичной вторичной адентии) считается отсутствие в зубном ряду от одного до пятнадцати зубов на одной из челюстей.
Клиническая картина характеризуется отсутствием одного или нескольких зубов при наличии одного или несколькихестественных зубов или их корней. Проявления частичного отсутствия зубов (частичной вторичной адентии) зависят от топографии дефектов и числа отсутствующих зубов и отличаются многообразием.
Особенностью данной патологии является отсутствие у пациентов болевого синдрома. При отсутствии одного или двух, а иногда и нескольких зубов больные нередко не ощущают дискомфорта и не обращаются к врачу.
Частичное отсутствие даже одного зуба в любой функционально ориентированной группе зубов может привести к развитию феномена Попова—Годона, прямого или отраженного травматических узлов, в результате чего развиваются воспаление в десневом крае, деструкция костной ткани и патологические карманы, в первую очередь, в области зубов, ограничивающих дефект.
При отсутствии одного или нескольких фронтальных зубов на верхней челюсти клиническая картина характеризуется симптомом «западения» верхней губы. При значительном отсутствии боковых зубов отмечается «западение» мягких тканей щек, губ.
При отсутствии даже одного фронтального зуба на верхней и/или нижней челюсти может наблюдаться нарушение дикции.
Частичное отсутствие зубов на обеих челюстях без сохранения антагонирующих пар зубов в каждой функционально ориентированной группе зубов приводит к снижению высоты нижнего отдела лица, нередко к развитию ангулярных хейлитов («заеды»), патологии височно-нижнечелюстного сустава, изменениям конфигурации лица, выраженным носогубным и подбородочной складкам, опущению углов рта.
Частичное отсутствие жевательных зубов обусловливает нарушения функции жевания — больные жалуются на плохое пережевывание пищи.
Иногда значительная частичная адентия сопровождается привычным подвывихом или вывихом височно-нижнечелюстного сустава.
После утраты или удаления зубов происходит атрофия периодонтальных связок на соответствующих участках челюстей, при утрате двух и более зубов постепенно развивается атрофия самих альвеолярных отростков, прогрессирующая стечением времени.
Частичное отсутствие зубов (частичная вторичная адентия) является необратимым процессом. Восстановление целостности зубных рядов возможно только ортопедическими методами лечения с помощью несъемных и/или съемных конструкций зубных протезов.
3.1 Классификация частичного отсутствия зубов (частичной вторичной адентии)
В клинической практике не выделяют частичное отсутствие зубов (частичную вторичную адентию) верхней челюсти и нижней челюсти. Принципы классификации одинаковы для обеих челюстей.
Наибольшее распространение и практическое применение получила классификация частичной вторичной адентии (дефектов зубных рядов) по Кеннеди.
В данной классификации выделяются четыре класса:
- двусторонний дистально неограниченный дефект (концевой дефект);
- односторонний дистально неограниченный дефект (концевой дефект);
- односторонний дистально ограниченный дефект (включенный дефект);
- отсутствие передних зубов (дефект во фронтальном отделе) (включенный дефект).
Каждый класс имеет ряд подклассов. При клиническом применении классификации Кеннеди врач редко встречается с «чистыми» классами, гораздо чаще наблюдаются варианты подклассов и/или сочетание дефектов различных классов и подклассов.
Другой известной классификацией дефектов зубных рядов является классификация Е.И. Гаврилова. В ней выделяются четыре группы дефектов:
- концевые односторонние и двусторонние;
- включенные (боковые — односторонние, двусторонние и передние);
- комбинированные;
- челюсти с одиночно сохранившимися зубами.
К этой классификации близка классификация дефектов Вильда, в которой выделяются следующие основные категории (классы) частичной вторичной адентии:
- односторонний или двусторонний концевой дефект зубного ряда;
- один или несколько вкпюченныхдефектов;
- сочетание концевого (концевых) и включенного (включенных) дефектов зубного ряда.
3
В последние годы, в связи с важностью оценки функционального состояния зубных рядов при частичной вторичной адентии, чаще применяют модификации по Вильду.
При определении модели пациента с учетом функционального состояния зубного ряда и возможности восстановления утраченных функций, которая зависит от топографии и числа оставшихся зубов, удобнее взять за основу принцип, заложенный в классификациях Е.И. Гаврилова и Вильда.
3.2 Общие подходы к диагностике частичного отсутствия зубов (частичной вторичной адентии)
Диагностику частичного отсутствия зубов (частичной вторичной адентии) проводят путем клинического осмотра, сбора анамнеза и клинического обследования. Диагностика направлена на исключение факторов, которые препятствуют немедленному началу протезирования. Такими факторами является наличие:
- несанированныхзубов;
- неудаленных корней под слизистой оболочкой;
- экзостозов;
- опухолеподобныхзаболеваний;
- воспалительных процессов;
- заболеваний и поражений слизистой оболочки полости рта;
- аномалии развития и/или деформации зубных рядов.
При диагностике необходимо учитывать результаты клинического, рентгенологического и других исследований имеющихся зубов, в особенности планируемых под опоры, включая их пародонтальный статус, а также общее и функциональное состояние зубочелюстной системы.
3.3 Общие подходы к лечению частичного отсутствия зубов (частичной вторичной адентии)
Основные принципы ортопедического лечения частичной вторичной адентии:
1 При планировании ортопедического лечения приоритетным должно быть сохранение оставшихся зубов.
2 Каждый зуб, планируемый под опору протеза, необходимо оценить с точки зрения перспектив состояния твердых тканей, пульпы, периапикальных тканей, пародонта. В зависимости от результатов этой оценки опора определяется как надежная, сомнительная или неудовлетворительная. В качестве опоры следует применять, в первую очередь, надежные зубы. Сохранение зуба в значительной мере зависит от его стратегической важности в качестве опоры протеза, а также от соотношения трудоемкости и стоимости лечебных мероприятий, необходимых для его сохранения и достижения результата.
3 Нельзя начинать протезирование без подготовительных мероприятий, если таковые необходимы.
4 Не каждый дефект зубного ряда требует протезирования. Протезирование до полной комплектности зубных рядов не является обязательным. Решающую роль играют индивидуальные особенности зубочелюстной системы пациента.
5 Ортопедические конструкции должны обеспечивать возможности оптимальной гигиены полости рта.
6 При изготовлении несъемных мостовидных протезов предпочтительными являются конструкции небольшой протяженности. Следует избегать конструкций большой протяженности, связывающих в единый блок несколько функционально ориентированных групп зубов. Расширение масштабов протезирования оправдано лишь в условиях, когда это решение является единственной возможностью обеспечить оптимальное индивидуальное функционирование зубочелюстной системы.
7 Плохая гигиена полости рта пациента является относительным противопоказанием к несъемному протезированию.
8 Чем хуже пациент выполняет врачебные рекомендации и идет на сотрудничество с врачом, тем проще должна быть ортопедическая конструкция.
Цель лечения больных с частичной вторичной адентией включает в себя комплексное решение нескольких задач:
- восстановление достаточной функциональной способности зубочелюстной системы;
- предупреждение развития патологических процессов и осложнений;
- повышение качества жизни пациентов;
- предупреждение или устранение негативных психоэмоциональных последствий, связанных с отсутствием зубов. Изготовление протезов не показано, если имеющийся протез еще функционален или если его функцию можно восстановить (например починка, перебазировка).
Изготовление протеза включает в себя: обследование, планирование, подготовку к протезированию и все мероприятия по изготовлению и фиксации протеза, в том числе устранение недостатков и контроль (инструктирование и обучение пациента уходу за протезом и полостью рта).
4
Врач стоматолог-ортопед должен определить особенности протезирования в зависимости от анатомического (с учетом топографии дефектов зубных рядов), физиологического, патологического и гигиенического состояния зубочелюстной системы пациента.
При выборе между одинаково эффективными видами протезов врач должен руководствоваться показателями экономичности. В случаях, когда лечение невозможно начать немедленно и завершить в запланированные сроки, показано применение временных протезов, в том числе съемных или несъемных иммедиат-протезов. Разрешено применение только тех материалов, инструментов, оборудования, систем (например, имплантационных), средств профилактики и лечения, которые допущены к применению Минздравом России, клинически апробированы, безопасность которых доказана и подтверждена клиническим опытом. При подтвержденной аллергической реакции тканей полости рта на материал протеза следует провести тесты и выбрать тот материал, который показал себя как переносимый.
При планировании и проведении ортопедического лечения необходимо учитывать состояние здоровья, соматический статус, хронические заболевания пациента.
Важнейшим этапом лечения является подготовка зубочелюстной системы к протезированию.
Протезирование должно быть осуществлено после:
- проведения полной санации полости рта (следует обращать внимание на зубы с повышенной чувствительностью);
- проверки целесообразности сохранения зубов, пораженных кариесом и другими заболеваниями (рентгенологический и электроодонтометрический контроль), в том числе запломбированных, зубов с поражениями пародонта и т. д., при планировании их в качестве опорных;
- запломбирования до верхушки (рентгенологический контроль) депульпированных зубов, которые должны иметь корни;
- проведения необходимого лечения при заболеваниях пародонта и слизистой оболочки полости
рта;
- проведения рентгенологического исследования при подозрении на патологические процессы в зубах и челюстных костях;
- удаления зубов и корней, не подлежащих сохранению.
При обнаружении на рентгеновском снимке патологического процесса его следует устранить до изготовления постоянной ортопедической конструкции. Любое лечение в рамках устранения заболеваний полости рта, препятствующих постоянному протезированию, должно быть завершено полностью.
При невозможности полного устранения патологических процессов, в первую очередь в периапикальных тканях, при протезировании должна быть предусмотрена возможность последующего хирургического вмешательства. В таких случаях необходим рентгенологический контроль не позднее чем через 9 мес.
Изготовление протеза на челюсть при частичной вторичной адентии включает в себя: препарирование зубов (при необходимости), слепки (оттиски) с обеих челюстей, изготовление диагностических и рабочих моделей, определение центрального соотношения челюстей, проверку конструкции протеза, наложение, примерку, припасовку, установку, фиксацию, отдаленный контроль и коррекции.
При лечении частичного отсутствия зубов (частичной вторичной адентии) применяют несъемные мостовидные протезы, консольные несъемные протезы, одиночные коронки на зубы, частичные съемные пластиночные и бюгельные протезы (приложения Б, Г, Д).
Мостовидные протезы, как правило, показаны, если:
- отсутствуют до четырех резцов, но жевательная функция обеспечена естественными зубами или уже имеющимися мостовидными протезами;
- в области боковых зубов на одной стороне челюсти отсутствует не более трех зубов и зубной ряд можно восстановить с помощью мостовидного протеза с опорами с обеих сторон;
- мостовидный протез будет служить для фиксации съемного протеза.
Таким образом, мостовидные протезы изготавливают с опорой на естественные зубы с двух сторон (за исключением консольных протезов).
Мостовидные протезы не показаны:
- при недостаточной способности пародонта выдерживать нагрузку и таких общих соматических заболеваниях, которые неблагоприятно влияют на ткани пародонта;
- если рентгеновский снимок опорного зуба указывает на патологический процесс, который не удается купировать;
- при большой протяженности дефекта (более четырех зубов).
При замещении отсутствующих моляров тело мостовидного протеза следует изготавливать с широким промывом (около 1 мм), не прилегающим к слизистой оболочке. На других участках челюстей тело мостовидного протеза не должно прилегать к слизистой оболочке (под ним должен свободно прохо-
5
дить кончик стоматологического зонда). Необходимо отметить, что понятие «касательная» промежуточная часть мостовидного протеза относится к визуальному впечатлению, на деле должно обеспечиваться расстояние между телом протеза и слизистой, достаточное для свободного промыва.
При применении цельнолитых металлокерамических и металлопластмассовых мостовидных протезов и коронок всегда проводится изготовление «гирлянды» соральной стороны. Коронки с облицовкой и фасетки в мостовидных протезах на верхней челюсти делают лишь до пятого зуба включительно, на нижней — до четвертого зуба включительно. Облицовки жевательных поверхностей боковых зубов в принципе не показаны. Коронки показаны:
- для сохранения зуба на длительный срок, если этого нельзя добиться другими методами;
- для защиты зуба от повреждения протезом;
- для опоры протеза;
- для изменения соотношения челюстей при протезировании.
Искусственные штампованные и цельнолитые коронки при частичной вторичной адентии могут применяться для покрытия опорных зубов при изготовлении съемных частичных пластиночных и бюгельных протезов.
При изготовлении искусственных цельнолитых коронок применяют четыре формы препарирования, каждая из которых имеет свои преимущества и недостатки, а также рекомендуемые показания (см. таблицу 1). Виды и примерные объемы анестезии приведены в приложении И.
|
Таблица 1 — Клинические особенности различных форм препарирования культей зубов под коронки | ||||||||||||||||||||
|